Laboratoires médicaux et qualité des soins: la partie la plus négligée au niveau des hôpitaux ruraux de la République Démocratique du Congo
Sylvie Linsuke, Gisèle Nabazungu, Gillon Ilombe, Steve Ahuka, Jean-Jacques Muyembe, Pascal Lutumba
Corresponding author: Sylvie Linsuke, Institut National de Recherche Biomédicale (INRB), Département d'Epidémiologie Kinshasa, République Démocratique du Congo 
Received: 05 Apr 2019 - Accepted: 05 Dec 2019 - Published: 24 Jan 2020
Domain: Health system development,Global health,Health promotion
Keywords: Laboratoires cliniques, fonctionnement, qualité des soins, République Démocratique du Congo
©Sylvie Linsuke et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Sylvie Linsuke et al. Laboratoires médicaux et qualité des soins: la partie la plus négligée au niveau des hôpitaux ruraux de la République Démocratique du Congo. Pan African Medical Journal. 2020;35:22. [doi: 10.11604/pamj.2020.35.22.18755]
Available online at: https://www.panafrican-med-journal.com//content/article/35/22/full
Research 
Laboratoires médicaux et qualité des soins: la partie la plus négligée au niveau des hôpitaux ruraux de la République Démocratique du Congo
Laboratoires médicaux et qualité des soins: la partie la plus négligée au niveau des hôpitaux ruraux de la République Démocratique du Congo
Medical laboratories and quality of care: the most neglected components of rural hospitals in the Democratic Republic of the Congo
Sylvie Linsuke1,2,&, Gis�le Nabazungu1, Gillon Ilombe1,2, Steve Ahuka1,3, Jean-Jacques Muyembe1,3, Pascal Lutumba1,4
1Institut National de Recherche Biom�dicale, Kinshasa, R�publique D�mocratique du Congo, 2D�partement d'Epid�miologie et M�decine Sociale, Facult� de M�dicine, Universit� d'Anvers, Anvers, Belgique, 3D�partement de Microbiologie, Facult� de M�dicine, Universit� de Kinshasa, Kinshasa, R�publique D�mocratique du Congo, 4D�partement de M�decine Tropicale, Facult� de M�dicine, Universit� de Kinshasa, Kinshasa, R�publique D�mocratique du Congo
&Auteur correspondant
Sylvie Linsuke, Institut National de Recherche Biom�dicale, Kinshasa, R�publique D�mocratique du Congo
Introduction: la qualit� des soins est essentielle pour sauver des vies humaines de diff�rentes maladies. Cependant, un diagnostic inappropri� ne peut en aucun cas aboutir � une prise en charge correcte des patients ainsi qu'� des soins de qualit�. Nous avons effectu� une analyse descriptive transversale dans trois laboratoires des h�pitaux g�n�raux en R�publique D�mocratique du Congo.
Méthodes: une �quipe d'experts nationaux dans le domaine des laboratoires avait conduit l'enqu�te au niveau de trois laboratoires cliniques des h�pitaux g�n�raux de la R�publique D�mocratique du Congo. Des observations, visites et entretiens structur�s � l�aide d'un questionnaire ont �t� utilis�es pour �valuer la performance de ces laboratoires cliniques. Nous avons �galement utilis� un guide d'�valuation d�velopp� au niveau national pour l'�valuation des laboratoires.
Résultats: les laboratoires cliniques des h�pitaux g�n�raux visit�s ont pr�sent� de nombreux d�ficits notamment en ce qui concerne les infrastructures, la formation de base et continue des personnels, les �quipements, la supervision et le contr�le de qualit�. Le plateau technique de ces laboratoires n'�tait pas adapt� pour r�pondre aux besoins de la population en ce qui concerne les maladies fr�quemment rencontr�es dans ces zones. Nous avons �galement not� que, ces laboratoires sont peu ou presque pas accompagn�s et qu'il n'y avait aucune �quipe de coordination d�di�e � la supervision et �valuation des laboratoires au niveau de l'h�pital, voire m�me au niveau de la zone de sant�. En plus, les techniciens de ses diff�rents laboratoires n'ont pas �t� supervis�s pendant de nombreuses ann�es.
Conclusion: les laboratoires cliniques doivent �tre am�lior�s pour permettre un diagnostic ad�quat de diff�rentes maladies. Cette am�lioration doit s'appuyer sur les maladies locales. Au sein du syst�me, il est important de consacrer plus d'attention aux laboratoires cliniques. Un plaidoyer pour cette composante n�glig�e du syst�me de sant� est n�cessaire, car cette situation pourrait �tre la m�me dans de nombreux pays en voie de d�veloppement.
English abstract
Introduction: quality of care is essential to save people living with different diseases. However, inappropriate diagnosis may in no case lead to proper patient management as well as to quality of care. We conducted a cross-sectional descriptive analysis in three laboratories at the General Hospitals in the Democratic Republic of the Congo. Methods: a team of national experts in the field of laboratories conducted a survey in the three clinical laboratories of the General Hospitals in the Democratic Republic of the Congo. Observations, visits and structured interviews using a questionnaire were used to assess the performance of these clinical laboratories. We also used a national evaluation guidance for the assessment of laboratories. Results: the clinical laboratories of the General Hospitals visited showed many deficits, in particular, in infrastructures, in the basic and continuous training of the personnel, in the equipment, in supervision and quality control. Technical performances of these laboratories were not adapted to meet the needs of the population with regard to diseases frequently encountered in these areas. We also noted that these laboratories are little or almost not assisted and that there was no coordination team dedicated to the supervision and the assessment of laboratories in the hospital or even in the health zone. In addition, technicians working in their different laboratories had not been supervised over many years. Conclusion: clinical laboratory improvement would allow for proper diagnosis of different diseases. This improvement should take into account local diseases. Within the system, it is important to devote more attention to clinical laboratories. Advocacy for this neglected component of the health system is necessary, as this situation could be the same in many developing countries.
Key words: Clinical laboratories, performance, quality of care, Democratic Republic of the Congo
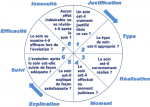
La collaboration entre le laboratoire de diagnostic et les cliniciens est un �l�ment essentiel pour des soins de qualit�. En effet, le laboratoire permet aux cliniciens non seulement d'avoir un diagnostic pr�cis mais aussi et surtout un bilan de sant� du patient bas�s sur une �valuation biologique et un diagnostic pr�cis [1]. Le laboratoire sert aussi dans la d�tection et confirmation des �pid�mies pour une bonne surveillance �pid�miologique et une riposte pr�cise et � temps [1, 2]. Pour s'y faire, les laboratoires doivent avoir un plateau technique leur permettant de jouer pleinement les trois r�les principaux � savoir le diagnostic, le bilan biologique et la surveillance �pid�miologique. Outre le plateau technique, un dialogue entre le personnel de laboratoire et les cliniciens est n�cessaire pour une meilleure interpr�tation des r�sultats [3]. Si dans les pays d�velopp�s, la confirmation du diagnostic par des examens compl�-mentaires est de mise, dans les pays sous-d�velopp�s, le diagnostic est souvent pr�somptif et les cliniciens sont souvent oblig�s de traiter tous les diagnostics diff�ren-tiels avec comme r�sultats des prescriptions non conformes et une mauvaise prise en charge des patients. Un exemple typique est le cas de coma chez un diab�tique. En l'absence de possibilit� de dosage de la glyc�mie, le clinicien peut se tromper facilement entre le coma hypoglyc�mique et hyperglyc�mique. Son attitude pourra ainsi aggraver le coma. Actuellement, le fonctionnement des laboratoires cliniques est sous document� et leur apport dans la qualit� de la prise en charge des patients n'est pas toujours pris � sa juste valeur dans les pays sous-d�velopp�s. Plusieurs facteurs peuvent concourir � cette situation comme l'absence de laboratoires cliniques dans les milieux recul�s, l'absence des �quipements essentiels de base de laboratoire, des probl�mes de cha�ne logistique, le nombre limit� de personnels qualifi�s, manque ou insuffisance de la formation du personnel de laboratoire, absence ou non usage des proc�dures de laboratoire, d�faillance de syst�mes de contr�le de qualit�, et autres [4-8]. Ce dysfonctionnement peut compromettre la qualit� des r�sultats des laboratoires cliniques avec comme r�percutions la perte de confiance des cliniciens mais aussi une faible qualit� de la prise en charge des patients (voir le mod�le conceptuel: Figure 1) [6, 8]. Le renforcement des capacit�s des laboratoires cliniques serait donc un maillon essentiel pour un service de sant� de qualit� [9]. Ceci serait donc un d�fi majeur � relever pour les pays sous-d�velopp�s pour une meilleure prise en charge des probl�mes sanitaires et de surveillance �pid�miologique. Pour pouvoir am�liorer les laboratoires cliniques, nous avons proc�d� � une �valuation initiale de laboratoires cliniques de trois zones de sant� d'apprentissage (ZAR) du Projet de Renforcement Institutionnel pour des Politiques de Sant� bas�es sur les Evidences en R�publique D�mocratique du Congo (RIPSEC) afin d'identifier leur niveau de fonctionnement dans le but de rechercher les goulots d'�tranglements qui emp�cheraient � ces laboratoires de jouer pleinement leur r�le dans le syst�me de sant�.
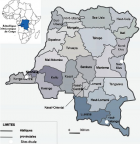
Une enqu�te transversale descriptive a �t� conduite du 05 au 26 juillet 2016 respectivement, dans les provinces du Kongo-Central, Haut-Katanga et Sud-Kivu comme le montre la Figure 2. L'enqu�te a concern� essentiellement les laboratoires des h�pitaux g�n�raux de r�f�rence (HGR) des trois ZAR du projet RIPSEC. Ces laboratoires ont �t� choisis par convenance en fonction de leur appartenance aux ZAR appuy� par le RIPSEC.
�
Br�ve description du projet RIPSEC RDC: RIPSEC est un projet financ� par l'Union Europ�enne (EuropeAid/135178/C/ACT/Multi) pour contribuer au renforcent du syst�me de sant� de la République Démocratique du Congo ( RDC) pour une prise en charge plus �quitable de la sant� de la population dans une perspective de couverture universelle sant�. Le projet appui trois zones de sant� de la RDC (Figure 2). Ce projet � trois objectifs sp�cifiques lui permettant � remplir sa mission � savoir: i) d�velopper la capacit� de gestion de connaissance en sant� en RDC par la cr�ation d'un centre de connaissances sant� en RDC; ii) renforcer la capacit� scientifique des �coles de sant� publique (ESP) et de l'institut national de recherche biom�dicale (INRB) en RDC en mati�re de recherche et d'enseignement; iii) renforcer la capacit� de formation des �coles de sant� publique en RDC par la cr�ation de zones de sant� de d�monstration en mati�re de couverture universelle. Le project RIPSEC vise � renforcer les capacit�s institutionnelles des �tablissements nationaux de formation et recherche en sant� publique en RDC. Ainsi, il s'appuie sur ses partenaires (des ESP de Kinshasa, Lubumbashi, Bukavu et d'INRB) pour pouvoir r�pondre � ses objectifs. L'INRB comme laboratoire national de r�f�rence au niveau du pays, utilise son expertise dans l'appui � la surveillance �pid�miologique et technique des laboratoires cliniques de trois ZAR pour les rendre fonctionnels aussi bien pour le diagnostic clinique que pour la surveillance �pid�miologique.�
Outil d'�valuation et de collecte des donn�es: l'enqu�te avait consist� en trois parties � savoir: i) interviews structur�es adress�es aux personnels de laboratoires; ii) observations directes des activit�s d'analyse biom�dicale; iii) inspection du lieu de travail incluant les paillasses, les r�actifs, leur stockage, les proc�dures standard. Une check-list de recueil d'information sur l'organisation et fonctionnement du laboratoire �tabli par le R�seau National de Laboratoire de Sant� Publique (RNLSP) dirig�e par l'Institut National de Recherche Biom�dicale (INRB) a �t� utilis� � cette fin. Cette check-list a �t� �labor�e conform�ment au guide de bonne ex�cution des analyses des biologies m�dicales (GBEA), qui sp�cifie les exigences de qualit� et de comp�tence applicables aux laboratoires de biologie m�dicale [10-12]. La liste comportait les �l�ments n�cessaires des syst�mes d'assurance qualit� et d'am�lioration de la qualit� au laboratoire: infrastructures, l'organisation de laboratoire et la gestion des ressources humaines, les �quipements de laboratoire en �tat de fonctionnement, le plateau technique, les m�thodes d'analyse r�alis�es au laboratoire, la supervision et les activit�s d�assurance qualit� ainsi que les renseignements sur la bios�curit� et suret� au laboratoire.
Infrastructures de laboratoire: les infrastructures �taient inad�quates sauf pour un seul laboratoire qui disposait d'infrastructures bien am�nag�es avec cinq pi�ces ouvertes, propres, bien a�r�es, �clair�es et avec des zones de s�parations suffisamment espac�es pour les travaux de laboratoire.
�
Organisation de service de laboratoire et la ressource humaine: aucun organigramme n'�tait mis en place dans les trois laboratoires. Les r�unions de staff ne sont pas tenues r�guli�rement. Le plan d'�valuation des comp�tences du personnel, ni celui de leur formation est inexistant avec comme cons�quences qu'aucun personnel n'a b�n�fici� d'une formation dans les douze derniers mois pr�c�dant l'enqu�te. Le nombre m�dian �tait de 4 techniciens avec un minimum de 2 et un maximum de 4 (Tableau 1). Ce personnel avait des qualifications vari�es allant de technicien de laboratoire � biologiste m�dical. La responsabilit� des licenci�s biologistes m�dicaux n'�tait pas bien d�finie. Les trois laboratoires �taient tenus par des techniciens de laboratoire de niveau de graduat. Un technicien de surface (nettoyeur) �tait pr�sent dans l'un des trois laboratoires enqu�t�s.�
Equipements de laboratoire en �tat de fonctionnement: les laboratoires disposaient tous d'au moins un microscope, une centrifugeuse et un agitateur. Deux laboratoires sur les trois ne poss�daient pas de spectrophotom�tre, distillateur, automate, incubateur et autoclave (Tableau 2). L'�quipement informatique �tait disponible dans un seul laboratoire. La politique de gestion des �quipements ainsi que de maintenance �tait inexistante. Les proc�dures op�ratoires standards (SOPs) pour les �quipements avec la date d'achat ou d'entretien �taient retrouv�es dans un laboratoire sur les trois.�
Les diff�rents types d'analyses effectu�es dans le laboratoire: le plateau technique de chaque laboratoire �tait fonction de la disponibilit� des mat�riels et des ressources n�cessaires disponibles � sa r�alisation. Pour ces diff�rents laboratoires, la plupart d'analyses offertes �taient des examens usuels comme le montre le Tableau 3, Tableau 3 (suite). Les examens sp�cialis�s n'�taient disponibles que dans un seul laboratoire sur les trois laboratoires enqu�t�s. Les deux autres laboratoires r�f�raient les malades dans le laboratoire d'un HGR de la zone voisine ou bien au laboratoire provincial pour des examens sp�cialis�s.�
M�thodes analytiques utilis�es au laboratoire: globalement, les m�thodes utilis�es par ces laboratoires �taient normalis�es sauf pour certains laboratoires qui par manque d'�quipements �taient oblig�s d'adapter certaines m�thodes. En plus, certaines m�thodes d'analyse ont �t� am�lior�es via des proc�dures d'analyses (usage des lames porte-objet par manque des lamelles couvre-objet pour couvrir les pr�parations de selles � frais et de Ziehl, la morphologie cellulaire a �t� initi�e lors de la formule leucocytaire, confusion dans l'estimation de la densit� parasitaire, utilisation des micropipettes disponibles pour am�liorer la pr�cision du dosage de l'h�moglobine et de la num�ration des globules blancs). Par ailleurs, les SOPs utilis�s comme r�f�rentiels au laboratoire �taient soit existant mais non affich� ou carr�ment inexistant dans tous les laboratoires. Aussi, les manuels de qualit� et de s�curit� au laboratoire sont particuli�rement absents.�
Supervision: a part la supervision peu document�e assur�e par les sp�cialistes des programmes sp�cialis�s comme le VIH-SIDA, paludisme et tuberculose concernant leurs composantes, il n'a pas �t� rapport� des supervisions venant de la hi�rarchie � savoir le bureau central de la zone de sant� ou du laboratoire provincial.�
Contr�le de qualit�: les contr�les de qualit� interne sont r�alis�s de mani�re partielle notamment pour les r�actifs de laboratoire. Un laboratoire sur les trois r�alise le contr�le de qualit� de nouveaux mat�riels. Le contr�le de qualit� externe est quasi inexistant, � l'exception de celui des tests diagnostiques rapides (TDR) (Paludisme et THA) et celui des Ziehl, organis� respectivement par les programmes sp�cialis�s.�
Bios�curit� et suret� au laboratoire: la bios�curit� �tait quasi inexistante dans les laboratoires enqu�t�s. Certains principes ou normes �taient affich�s au niveau de laboratoires mais non respect� par les personnels. Les laboratoires manquent les �quipements de protection individuelle.
A l'issue de notre �tude, il a �t� not� que les laboratoires des HGR avaient beaucoup de d�ficit notamment en ce qui concerne les infrastructures, la formation de base et continue des personnels, les �quipements, la supervision et le contr�le de qualit�. Bien que les trois laboratoires choisis l'aient �t� du fait de leur appartenance aux zones d'apprentissage et de recherche du projet RIPSEC, cette situation serait probablement la m�me pour les autres HGR. En effet, le document du plan national de d�veloppement sanitaire de la RDC rapporte que les laboratoires des HGR manquent le plateau technique de base comprenant la parasitologie, la biochimie, la bact�riologie et l'h�matologie [13]. Cette situation aurait pu �tre att�nu�e si le Guide de Bonne Ex�cution des Analyses de biologie m�dicale �labor� par la direction nationale de laboratoires avait �t� respect� [11-13]. En plus, le financement � diff�rents niveaux des HGR influencerait le plateau technique au niveau du laboratoire. En effet, notre �tude n'a pas eu comme objectif de comparer les diff�rents niveaux de financement et la portion attribu�e aux activit�s de laboratoire. Cette �tude serait int�ressante dans le futur pour d�terminer le financement n�cessaire pour un laboratoire d'un HGR. Les d�ficits de laboratoire constat�s dans notre �tude ont �t� aussi rapport�s par Bates et al. [4] et Petti et al. [6]. D'autres auteurs ont insist� sur le renforcement des laboratoires cliniques dans l'am�lioration de la qualit� des soins [9, 14]. Malgr� la prise de conscience de l'importance des laboratoires cliniques dans l'am�lioration de la qualit� des soins, tr�s peu des moyens financiers sont disponibilis�s pour cela aux vues des plateaux cliniques disponibles malgr� un certain appui de la zone de sant� et/ou de l'HGR. Ce secteur ferait partie des secteurs n�glig�s dont il faudrait s'occuper de mani�re plus sp�cifique en ce qui concerne le financement afin d'am�liorer la prise en charge des patients. A l'heure actuelle, des efforts mondiaux sont fournis sur le plan international pour renforcer le service de laboratoire en Afrique � travers certains programmes verticaux dans la lutte contre les maladies telle que: le VIH/SIDA, la tuberculose, le paludisme et la grippe [15-17].
Les diff�rents d�ficits constat�s au niveau des HGR compromettent la contribution des laboratoires dans la qualit� des soins. En effet un mauvais diagnostic ne permet pas des meilleurs soins. Les laboratoires des HGR sont n�glig�s parmi les autres secteurs du syst�me de sant�, malgr� le r�le important qu'il joue dans la prise en charge des malades. Un appui financier suppl�mentaire pour ces laboratoires pourrait �tre important pour l'am�lioration de ce secteur.
Etat des connaissances actuelles sur le sujet
- Il est bien �vident que le laboratoire m�dical est une composante n�glig�e dans le syst�me, pourtant, une composante importante dans la prise de d�cision th�rapeutique et la surveillance �pid�miologique;
- De nombreuses �tudes men�es sous d'autres cieux indiquent que les laboratoires cliniques, surtout ceux se trouvant en milieux ruraux sont moins performants pour pouvoir fournir � la population des soins de qualit�;
- Il est admis actuellement que le renforcement des capacit�s de ces diff�rents laboratoires est n�cessaire et demeure donc un d�fi majeur � relever.
Contribution de notre étude à la connaissance
- Un d�ficit important compromettant la qualit� des soins a �t� constat� au niveau des laboratoires cliniques visit�s n�cessitant ainsi une attention particuli�re;
- Pour garantir la qualit� des soins de la population et r�pondre � l'objectif du mill�nium de la couverture universelle des soins, des investissements importants des laboratoires en termes de budget mais aussi en termes de formation, de supervision, et autres serait n�cessaires.
Les auteurs ne d�clarent aucun conflit d'int�r�ts.
Pascal Lutumba et Sylvie Linsuke ont initi� l'enqu�te; Pascal Lutumba, Sylvie Linsuke et Gillon Ilombe ont particip� � la r�colte des donn�es de terrain; Sylvie Linsuke a analys� les donn�es, interpr�t� les r�sultats et �crit le premier manuscrit. Gillon Ilombe, Gis�le Nabazungu, Steve Ahuka, Jean-Jacques Muyembe et Pascal Lutumba ont particip� � la r�vision du manuscrit. Tous les auteurs ont lu et approuv� la version finale du manuscrit.
Nous remercions les membres des �quipes cadres des zones de sant� et les responsables de diff�rentes structures de sant� visit�s, les responsables de laboratoires et les mentors des ZARs de Gombe Matadi, Kisanga et Walungu pour leurs contributions dans la r�ussite de cette enqu�te. Nous remercions �galement la D�l�gation de l'Union Europ�enne (EuropeAid) � travers son projet de renforcement de syst�me de sant� en R�publique D�mocratique du Congo "le Projet de Renforcement Institutionnel pour des Politiques de Sant� bas�es sur les Evidences en R�publique D�mocratique du Congo", acronyme � RIPSEC � pour son financement.
Tableau 1: infrastructures et personnels de laboratoire
Tableau 2: r�partition des �quipements de laboratoire en �tat de fonctionnement au niveau des HGR visit�s
Tableau 3: plateau technique disponible au niveau des HGR
Tableau 3 (suite): plateau technique disponible au niveau des HGR
Figure 1: mod�le conceptuel de la qualit� des soins avec ses huit composantes: mod�le propos� par les h�pitaux universitaires de Strasbourg
Figure 2: carte de la
R�publique D�mocratique du Congo indiquant les sites d'�tude
- Organisation Mondiale de la Sant� (OMS). Outil d'�valuation des laboratoires. G�n�ve 2012.
- Plouin-Gaudon, Vanhems, Allard, Sahajian and Fabry. Surveillance of laboratory based infections by biological and medical analyses: review of the literature. Sante Publique. 2000; 12(2):149-159. PubMed | Google Scholar
- Linda Parsons M, Akos Somoskovi, Evan Lee, Chinnambedu Paramasivan N, Miriam Schneidman, Deborah Birx et al. Global health: integrating national laboratory health systems and services in resource-limited settings. Afr J Lab Med. 2012;1(1):11. PubMed | Google Scholar
- Bates and Maitland. Are laboratory services coming of age in sub-Saharan Africa?. Clin Infect Dis. 2006;42(3):383-384. PubMed | Google Scholar
- Mboup S, Gershy-Damet GM, Tour� Kane C, B�lec L. The challenges of training in medical laboratories in Africa. Med Sante Trop. 2014, 24(3):237-240. PubMed | Google Scholar
- Cathy Petti A, Christopher Polage R, Thomas Quinn C, Allan Ronald R, Merle Sande A. Laboratory medicine in Africa: a barrier to effective health care. Clin Infect Dis. 2006;42(3):377-382. PubMed | Google Scholar
- Peter Fonjungo N, Yenew Kebede, Tsehaynesh Messele, Gonfa Ayana, Gudeta Tibesso, Almaz Abebe et al. Laboratory equipment maintenance: a critical bottleneck for strengthening health systems in sub-Saharan Africa?. J Public Health Policy. 2012; 33(1):34-45. PubMed | Google Scholar
- John Nkengasong N, Katy Yao , Philip Onyebujoh. Laboratory medicine in low-income and middle-income countries: progress and challenges. Lancet. 2018; 391(10133):1873-1875. PubMed | Google Scholar
- Stuart Olmsted S, Melinda Moore, Robin Meili C, Herbert Duber C, Jeffrey Wasserman, Preethi Sama et al. Strengthening laboratory systems in resource-limited settings. Am J Clin Pathol. 2010; 134(3):374-380. PubMed | Google Scholar
- R�publique D�mocratique du Congo, Minist�re de la Sant� Publique, Direction des laboratoires de Sant�. Guide de bonne ex�cution des analyses de biologie m�dicale. Kinshasa, RDC. 2012.
- �ric Magny, Jean-Marie Launay.Guide de bonne ex�cution des analyses des biologie m�dicale. Journal officiel. 1999.
- S�gu�la JP, Herm�s I, Ich� JM, Lartigau J, Mura P. Guide de bonne ex�cution des analyses de biologie m�dicale (GBEA): son application dans le secteur hospitalier public. Revue Fran�aise des Laboratoires. 1999;1999(304):27-37. Google Scholar
- R�publique D�mocratique du Congo Minist�re de la Sant�. Plan national de developpement sanitaire (PNDS) 2016-2020: vers la couverture sanitaire universelle. Kinshasa, RDC. 2016.
- John Nkengasong N. Strengthening laboratory services and systems in resource-poor countries. Am J Clin Pathol. 2009;131(6):774. PubMed | Google Scholar
- Leslie Roberts, Barbara Jasny. HIV/AIDS: money matters. Science. 2008;321(5888):511. PubMed | Google Scholar
- Peter Piot, Michel Kazatchkine, Mark Dybul, Julian Lob-Levyt. AIDS: lessons learnt and myths dispelled. Lancet. 2009;374(9685):260-263. PubMed | Google Scholar
- John Cohen. The great funding surge. Science. 2008;321(5888):512-519. PubMed | Google Scholar