Tuberculose intestinale révélée par une occlusion intestinale aigüe au cours d’une réaction paradoxale au traitement anti-tuberculeux chez un patient immunocompétent: ŕ propos d’un cas et revue de la littérature
Bruce Wembulua Shinga, Alassane Dičye, Ndčye Méry Dia Badiane, Ndčye Aissatou Lakhe, Viviane Marie-Pierre Cisse Diallo, Khadiatou Diallo Mbaye, Daye Ka, Aboubakar Sidikh Badiane, Assane Diouf, Louise Fortes Déguénonvo, Cheikh Tidiane Ndour, Moussa Seydi
Corresponding author: Bruce Wembulua Shinga, Service des Maladies Infectieuses et Tropicales, Centre Hospitalier National Universitaire de Fann, Dakar, Sénégal 
Received: 10 Dec 2018 - Accepted: 22 Feb 2019 - Published: 10 Apr 2019
Domain: Infectious disease
Keywords: Tuberculose intestinale, réaction paradoxale, occlusion intestinale aigüe
©Bruce Wembulua Shinga et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Bruce Wembulua Shinga et al. Tuberculose intestinale révélée par une occlusion intestinale aigüe au cours d’une réaction paradoxale au traitement anti-tuberculeux chez un patient immunocompétent: ŕ propos d’un cas et revue de la littérature. Pan African Medical Journal. 2019;32:173. [doi: 10.11604/pamj.2019.32.173.17893]
Available online at: https://www.panafrican-med-journal.com//content/article/32/173/full
Original article 
Tuberculose intestinale révélée par une occlusion intestinale aigüe au cours d’une réaction paradoxale au traitement anti-tuberculeux chez un patient immunocompétent: ŕ propos d’un cas et revue de la littérature
Tuberculose intestinale révélée par une occlusion intestinale aigüe au cours d’une réaction paradoxale au traitement anti-tuberculeux chez un patient immunocompétent: ŕ propos d’un cas et revue de la littérature
Intestinal tuberculosis revealed by acute bowel obstruction during paradoxical reaction to antituberculosis treatment in an immunocompetent patient: about a case and literature review
Bruce Wembulua Shinga1,&, Alassane Dičye2, Ndčye Méry Dia Badiane2, Ndčye Aissatou Lakhe1, Viviane Marie-Pierre Cisse Diallo1, Khadiatou Diallo Mbaye1, Daye Ka1, Aboubakar Sidikh Badiane1, Assane Diouf1, Louise Fortes Déguénonvo1, Cheikh Tidiane Ndour1, Moussa Seydi1
1Service des Maladies Infectieuses et Tropicales, Centre Hospitalier National Universitaire de Fann, Dakar, Sénégal, 2UFR Santé, Université Gaston Berger, Saint-Louis, Sénégal
&Auteur correspondant
Bruce Wembulua Shinga, Service des Maladies Infectieuses et Tropicales, Centre Hospitalier National Universitaire de Fann, Dakar, Sénégal
La tuberculose intestinale représente 3 ŕ 5% de toutes les localisations viscérales. Malgré l'efficacité démontrée des anti-tuberculeux, des cas d'exacerbation du tableau clinique initial ont été décrits ŕ l'initiation du traitement. Ces réactions dites «paradoxales» sont cependant rarement rapportées chez les immunocompétents et beaucoup moins sous forme d'occlusion intestinale. Nous rapportons un cas de tuberculose intestinale révélée par une occlusion intestinale aigüe au cours d'une réaction paradoxale aux anti-tuberculeux. Il s'agit d'un patient de 26 ans, immunocompétent qui a présenté un syndrome occlusif ŕ un mois de traitement d'une tuberculose pleuro-pulmonaire. La tomodensitométrie (TDM) abdominale était en faveur d'une occlusion intestinale gręlique. La laparotomie objectivait une masse intra-péritonéale avec de multiples adhérences. L'examen anatomopathologique de la pičce opératoire était en faveur d'une tuberculose intestinale. L'évolution était favorable aprčs la poursuite du traitement anti-tuberculeux initial.
English abstract
Abdominal tuberculosis accounts for 3 to 5% of all visceral diseases. Despite the demonstrated effectiveness of anti-tuberculosis treatments, some cases of exacerbation of the initial clinical presentation have been described during the initiation of treatment. However, these reactions also known as "paradoxical" have been rarely reported in immunocompetent patients and much less in the case of bowel obstruction. We report a case of intestinal tuberculosis revealed by acute bowel obstruction during paradoxical reaction to anti-tuberculosis treatment. The study included a 26-year old immunocompetent patient with occlusive syndrome after a month of treatment for pleuropulmonary tuberculosis. Abdominal computed tomography (CT) showed small bowel obstruction. Laparotomy objectified intraperitoneal mass with multiple adhesions. Anatomo-pathological examination of the surgical specimen showed intestinal tuberculosis. Patient's outcome was favorable after the continuation of initial antituberculosis treatment.
Key words: Intestinal tuberculosis, paradoxical reaction, acute bowel occlusion
La tuberculose demeure un problčme mondial de santé publique. Selon l'organisation mondiale de la santé (OMS) en 2016; 10,4 millions des personnes l'ont contracté avec 1,7 million de décčs [1]. Elle est due au mycobacterium tuberculosis, une bactérie ŕ fort tropisme pulmonaire. 14% des cas de tuberculose rapportés dans le monde sont extra-pulmonaires [2]. L'atteinte gastro-intestinale représente 3 ŕ 5% de toutes les localisations viscérales. Elle est révélée par une occlusion intestinale dans 20 ŕ 27% des cas [3]. L'efficacité des anti-tuberculeux n'est plus ŕ démontrer. Toutefois, certains cas d'exacerbation du tableau clinique initial ont été rapportés ŕ l'instauration du traitement. Ces réactions dites «paradoxales» et actuellement mieux décrites dans la littérature sont cependant rarement rapportées chez les immunocompétents et beaucoup moins sous forme d'occlusion intestinale [4]. Nous rapportons un cas de tuberculose intestinale révélée par une occlusion intestinale aigüe au cours d'une réaction paradoxale chez un immunocompétent sous anti-tuberculeux.
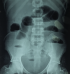
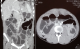
Il s'agissait d'un patient de 26 ans, sans notion de contage tuberculeux retrouvé, qui avait consulté au service des maladies infectieuses et tropicales (SMIT) de l'hôpital Fann pour une toux chronique, une fičvre vespéro-nocturne et une altération de l'état général. Le début de la symptomatologie remonterait ŕ environ 8 mois, marqué par la survenue d'une toux productive ramenant des expectorations jaunâtres non striées de sang, sans douleur thoracique ni dyspnée. Ce tableau évoluait dans un contexte de fičvre vespéro-nocturne, de sueurs nocturnes sans frissons, d'asthénie physique, d'anorexie non sélective et d'amaigrissement non chiffré. Ce tableau avait motivé plusieurs consultations. Une antibiothérapie non spécifique était prescrite sans amélioration. A son admission au SMIT, l'examen retrouvait: une fičvre ŕ 38,5°C, un syndrome de condensation pulmonaire bilatérale et un syndrome d'épanchement pleural liquidien droit. La NFS avait objectivé une hyperleucocytose ŕ 11.000/mm3 avec une CRP positive ŕ 151 mg/l. Les hémocultures étaient négatives, la glycémie ŕ jeun ŕ 0,95 g/l et la sérologie rétrovirale négative. L'analyse du liquide pleural avait objectivé un liquide jaune citrin, exsudatif avec les protides ŕ 40g/l et 320 éléments/mm3 100% lymphocytaire. La bactériologie du liquide pleural était négative de męme que le GeneXpert. La radiographie du thorax était en faveur d'une pleuro-pneumopathie droite. La biopsie pleurale n'était pas réalisée. Devant la chronicité du tableau, l'échec de l'antibiothérapie non spécifique et les caractéristiques 'biologiques du liquide pleural, nous avons retenu le diagnostic d'une tuberculose pleuro-pulmonaire. Le patient a été mis sous anti-tuberculeux (2RHZE/4RH). L'évolution a été favorable avec une apyrexie stable et une régression des symptômes pulmonaires. Aprčs un mois de traitement anti-tuberculeux, le patient était revenu en consultation pour une douleur abdominale d'installation progressive, intense ŕ type de colique, diffuse suivie d'un arręt des matičres puis des gaz, accompagnée des vomissements alimentaires puis bilieux et d'un ballonnement abdominal modéré. A l'examen, l'abdomen était ballonné, sensible avec une défense diffuse, tympanique sans bruits hydro-aériques. La radiographie de l'abdomen sans préparation (ASP) mettait en évidence des images hydro-aériques plus larges que hautes de type gręlique Figure 1. La TDM abdominale avait confirmé le syndrome occlusif gręlique avec en plus la présence d'une anse ŕ paroi épaisse, de topographie antéro-médiane encastrée au sein d'un épaississement épiploďque et un épaississement péritonéal pariétal réalisant des foyers de scalopping sur le foie Figure 2. Le patient était référé en chirurgie pour une laparotomie. Le constat per opératoire avait fait état d'une masse intra-péritonéale d'environ 5cm, blanc-grisâtre, ferme ŕ surface irréguličre avec des multiples adhérences gręlo-gręliques et gręlo-pariétales. L'acte opératoire avait consisté ŕ l'ablation de la masse complétée par une adhésiolyse. Les suites opératoires étaient sans particularité. L'examen anatomopathologique de la pičce opératoire avait objectivé une plage de nécrose éosinophile et acellulaire entourée de cellules épithélioďdes et d'une couronne lymphocytaire associée ŕ des cellules géantes de Langerhans sans signe de malignité. Cet aspect histologique était en faveur d'une tuberculose intestinale caséo-folliculaire. Le traitement anti-tuberculeux était poursuivi jusqu'ŕ six mois et le patient avait été déchargé ŕ J5 post opératoire. L'évolution était favorable avec une disparition de tous les symptômes.
Selon les régions, la prévalence de la tuberculose extra-pulmonaire (TBE) variait entre 20 et 25% en 2009 [2]. Actuellement, nous assistons ŕ une relative augmentation des cas. Au Sénégal le nombre des cas de TBE enregistré est passé de 1366 en 2011 ŕ 1618 en 2013, soit une augmentation de 8,1% en 2 ans [5, 6]. Cette augmentation serait due en partie ŕ l'expansion de l'infection ŕ VIH. La tuberculose gastro-intestinale reste cependant, une forme rare de TBE. C'est le 6čme foyer extra-pulmonaire et la principale cause d'occlusion intestinale dans les pays en voie de développement [3, 7]. Un foyer pulmonaire est associé dans 20 ŕ 25% des cas. Dans ce contexte, l'atteinte digestive est d'autant plus fréquente et massive que l'atteinte pulmonaire est sévčre [3, 8]. Environ 2 ŕ 23% des patients mis sous anti-tuberculeux connaissent une exacerbation de leur tableau clinique initial et/ou une apparition d'un nouveau foyer actif [4, 9]. Connu depuis 1984, cette réaction « paradoxale » ŕ l'initiation des anti-tuberculeux reste une éventualité rare chez les immunocompétents et exceptionnellement révélée par des signes d'atteinte digestive [9-11]. Quoi que ces derniers soient divers et variés, 75 ŕ 90% des patients se plaignent des douleurs abdominales et d'amaigrissement. Par ailleurs, le tableau clinique peut ętre d'emblée celui d'une complication ŕ savoir une occlusion intestinale (20% des cas) ou exceptionnellement une perforation viscérale ou une hémorragie digestive [3, 12]. Notre patient était immunocompétent et a présenté une tuberculose intestinale compliquée d'une occlusion intestinale aigüe au cours d'une réaction paradoxale survenue ŕ un mois d'anti-tuberculeux. Le diagnostic de la tuberculose intestinale est difficile vu le caractčre peu accessible et pauci-bacillaires des lésions. L'imagerie a une grande valeur d'orientation mais manque de spécificité. La culture sur une pičce de biopsie n'est positive que dans 10 ŕ 20% des cas et nécessite 1 ŕ 2 semaines. La Polymerase Chain Reaction (PCR) quant ŕ elle, permet d'obtenir une réponse rapide mais présente ŕ la fois une faible sensibilité et spécificité pour cette localisation [3, 13]. Kulkarni et al. identifient l'examen anatomopathologique comme étant le gold standard pour le diagnostic de la tuberculose intestinale [5].
Chaabane et al. décrivent 4 formes macroscopiques des lésions tuberculeuses intestinales: la forme ulcéreuse qui est fréquente sur terrain immunodéprimé, la forme hypertrophique plus rencontré chez les immunocom-pétents, la forme sténosante plus souvent gręlique et la forme ulcéro-hypertrophique qui peut mimer une néoplasie digestive [8]. Chez notre patient, l'aspect macroscopique des lésions intestinales était de type hypertrophique avec des foyers d'épaississement gręlique et épiploďque. L'aspect microscopique de granulome ŕ cellules géantes de type Langhans avec une nécrose caséeuse centrale est trčs suggestif de la tuberculose. Lorsqu'il est présent et typique, le diagnostic est presque certain [14, 15] comme ce fut le cas chez notre patient. Dans la pratique, la réaction paradoxale est un diagnostic d'exclusion. Toute exacerbation du tableau clinique chez un patient déjŕ sous anti-tuberculeux doit systématiquement faire rechercher une pathologie intercurrente, une résistance aux anti-tuberculeux ou une inobservance thérapeutique [16]. Une fois retenu, la conduite thérapeutique consiste ŕ maintenir les anti-tuberculeux initiaux. La durée du traitement dépendra donc des foyers actifs présents. Pour ce qui nous concerne, le traitement de la tuberculose digestive est médical en dehors des complications telles que l'occlusion intestinale, la perforation des viscčres ou un syndrome hémorragique qui nécessitent un traitement chirurgical [3]. Le Center for Disease Control (CDC) et l'American Thoracic Society (ATS) s'accordent sur un régime thérapeutique identique ŕ la tuberculose pulmonaire ŕ savoir de 6 mois de traitement (2RHZE+4RH) [17, 18]. Notre patient était observant et n'avait aucun argument en faveur d'une pathologie intercurrente. La culture ou le GeneXpert de la pičce biopsique n'étant pas réalisé chez notre patient, nous ne pouvions pas ŕ priori, exclure formellement la possibilité d'une résistance aux anti-tuberculeux instaurés. Toutefois, la bonne évolution sous le męme traitement anti-tuberculeux constitue un argument indirect de taille. Lee et al. ont rapporté un cas similaire de réaction paradoxale révélé par une sub-occlusion intestinale chez un immunocompétent ŕ 3 mois d'anti-tuberculeux pour une tuberculose pulmonaire. Dans cette observation, le patient avait subi une chirurgie digestive et avait bien évolué sous le męme traitement anti-tuberculeux initial [11]. Ha et al. ont par ailleurs rapporté que la survenue d'une occlusion intestinale sous anti-tuberculeux pourrait s'expliquer par une fibrose cicatricielle causée par un foyer intestinal méconnu mais présent dčs l'initiation du traitement [12]. Notre patient n'avait présenté aucun signe digestif ŕ l'initiation du traitement. Toutefois, nous ne pouvons pas exclure formellement l'existence d'une atteinte digestive concomitante au foyer pulmonaire initial qui se serait secondairement compliquée d'occlusion intestinale sur brides adhérentielles. Ainsi cette hypothčse reste envisageable en dehors de la réaction paradoxale.
L'atteinte intestinale est la 6čme forme extra-pulmonaire de la tuberculose et la principale cause d'occlusion intestinale dans les pays en voie de développement. Son apparition au cours d'une réaction paradoxale aux anti-tuberculeux bien que rare reste possible, męme chez un immunocompétent. Toutefois, elle reste un diagnostic d'exclusion.
Les auteurs ne déclarent aucun conflit d'intéręts.
Tous les auteurs ont contribué ŕ l'élaboration de ce travail. Tous ont lu et approuvé la version finale du manuscrit.
Figure 1: radiographie de l’abdomen sans préparation montrant des niveaux hydo-aériques de type grélique
Figure 2: TDM abdominale montrant une dilation d’anses contrastant avec des anses plates et un côlon plat
- WHO. Global tuberculosis report 2017. Accessed November 20 2018.
- WHO. Treatment of tuberculosis: guidelines. 4th ed, Genčve. 2010. Google Scholar
- Chaabane NB, Mansour WB, Hellara O, Melki W, Loghmeri H, Bdioui F et al. La tuberculose gastro-intestinale. Hépato Gastro. 2012; 19(1): 28-35. Google Scholar
- Bell LCK, Breen R, Miller F, Noursadeghi M, Lipman N. Paradoxical reactions and immune reconstitution inflammatory syndrome in tuberculosis. International Journal of Infectious Diseases. 2015; 32: 39-45. PubMed | Google Scholar
- Mjid M, Cherif J, Salah NB, Toujani S, Ouahchi H, Zakhama B et al. Epidemiology of tuberculosis. Rev Pneumol Clin. 2014; 71(2-3): 67-72. PubMed | Google Scholar
- Diallo AB, Kollo AI, Camara M, Lo S, Ossoga GW, Mbow M et al. Performance du GeneXpert MTB/RIF® dans le diagnostic de la tuberculose extra-pulmonaire ŕ Dakar: 2010-2015. Pan African Medical Journal. 2016; 25: 129. PubMed | Google Scholar
- Sharif A, Akhtar T, Zia N. Intestinal Obstruction-Etiological and Treatment Outcome. Journal of Rawalpindi Medical College. 2015; 19(3): 215-219. Google Scholar
- Chong VH, Lim KS. Gastrointestinal tuberculosis. Singapore Med J. 2009; 50(6): 638. PubMed | Google Scholar
- Brown CS, Smith CJ, Breen RA, Ormerod LP, Mittal R, Fisk M et al. Determinant of treatment-related paradoxical reactions during anti-tuberculous therapy: a case control study. BMC Infectious Diseases. 2016; 16: 479. Google Scholar
- Chambers ST, Hendrickse WA, Record C, Rudge P, Smith H. Paradoxical expansion of intracranial tuberculomas during chemotherapy. Lancet. 1984; 2(8396): 181-184. PubMed | Google Scholar
- Lee CW, Chang WH, Shih SC, Wang TE, Chang CW, Bair MJ. Gastrointestinal tract pseudo-obstruction or obstruction due to Mycobacterium tuberculosis breakthrough. International Journal of Infectious Diseases. 2009; 13(4): e185-187. PubMed | Google Scholar
- Ha HK, Ko GY, Yu ES, Yoon K, Hong WS, Kim HR et al. Intestinal tuberculosis with abdominal complications: radiologic and pathologic features. Abdom Imaging. 1999; 24(1): 32-38. PubMed | Google Scholar
- Kulkarni S, Vyas S, Supe A, Kadival G. Use of polymerase chain reaction in the diagnosis of abdominal tuberculosis. J Gastroenterol Hepatol. 2006; 21(5): 819-23. PubMed | Google Scholar
- Tandon HD, Prakash A. Pathology of intestinal tuberculosis and its distinction from Crohn's disease. Gut. 1972; 13(4): 260-269. PubMed | Google Scholar
- Shah KK, Pritt BS, Alexander MP. Histopathologic review of granulomatous inflammation. Journal of clinical tuberculosis and other Mycobacterial Diseases. 2017; 7: 1-12. Google Scholar
- Shah I, Chilkar S, Patil M, Uma A. Acute respiratory distress during paradoxical reaction to antituberculous therapy in an 8-month-old child. Lung India. 2012; 29(4): 382-383. PubMed | Google Scholar
- Nahid P, Dorman SE, Alipanah N, Barry PM, Brozek JL, Cattamanchi A et al. Official American Thoracic Society/Centers for Disease Control and Prevention/Infectious Diseases Society of America Clinical Practice Guidelines: Treatment of Drug-Susceptible Tuberculosis. Clin Infect Dis. 2016; 63(7): e147-e195. PubMed | Google Scholar
- Jullien S, Jain S, Ryan H, Ahuja V. Six-month therapy for abdominal tuberculosis. Cochrane Database of Systematic Reviews. 2016; 11: CD012163. PubMed | Google Scholar