Lambeau grand dorsal dans la reconstruction d’une tumeur géante de la paroi abdominale: ŕ propos d’un cas rare
Karim Bourra, Samir El Mazouz
Corresponding author: Karim Bourra, Service de Chirurgie Plastique, Hôpital Al Farabi Oujda, Maroc 
Received: 04 Nov 2016 - Accepted: 30 May 2017 - Published: 06 Jul 2017
Domain: Clinical medicine
Keywords: Musculo-skin flap, latissimus dorsi flap, free flap, microsurgery, termino lateral anastomosis
©Karim Bourra et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Karim Bourra et al. Lambeau grand dorsal dans la reconstruction d’une tumeur géante de la paroi abdominale: ŕ propos d’un cas rare. Pan African Medical Journal. 2017;27:181. [doi: 10.11604/pamj.2017.27.181.11028]
Available online at: https://www.panafrican-med-journal.com//content/article/27/181/full
Original article 
Lambeau grand dorsal dans la reconstruction d’une tumeur géante de la paroi abdominale: ŕ propos d’un cas rare
Lambeau grand dorsal dans la reconstruction d’une tumeur géante de la paroi abdominale: ŕ propos d’un cas rare
Latissimus dorsi flap in reconstruction following treatment of giant tumor of the abdominal wall: about a rare case
Karim Bourra1,&, Samir El Mazouz2
1Service de Chirurgie Plastique, Hôpital Al Farabi Oujda, Maroc, 2Service de Chirurgie Plastique, Hôpital Avicenne, Rabat, Maroc
&Auteur correspondant
Karim Bourra, Service de Chirurgie Plastique, Hôpital Al Farabi Oujda, Maroc
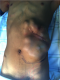
Nous nous permettons de vous présenter le cas d’un jeune patient, âgé de 16 ans, qui présente une grosse tumeur de la paroi abdominale, multinodulaire de nature mésenchymateuse occupant la moitié abdominale gauche et mesurant dans les 25 cm d’axe vertical / 20 cm d’axe transversal, mobile par rapport aux plans profonds, et augmentant progressivement de volume depuis l’enfance et négligée. Nous avons dans le but du traitement chirurgical, aprčs petite exérčse biopsique qui a révélé la nature «desmoide » de la tumeur, réalisé une exérčse chirurgicale total de la tumeur avec reconstruction immédiate par un lambeau musulo-cutané de grand dorsal libre, branché sur les gros vaisseaux du pli de l’aine (artčre iliaque et veine iliaque externes gauches), branchés en anastomose termino-latérale. La survie du lambeau s’est faite correctement et la reconstruction a ainsi été réussie.
English abstract
We report the case of a 16-year old patient presenting with giant, multinodular, mesenchymal tumor of the abdominal wall occupying the left abdominal region and measuring 25 cm on the vertical axis, 20 cm on the transverse axis, mobile when compared with the deep structures and gradually increasing in volume over childhood and neglected. After small biopsy, which showed desmoid tumor, the patient underwent complete surgical resection of the tumor with immediate reconstruction by free muscolo skin flap of the latissimus dorsi attached to the large blood vessels of the inguinal fold (left iliac artery and left external iliac vein), connected by termino lateral anastomosis. Flap survival was correctly performed and reconstruction was successful.
Key words: Musculo-skin flap, latissimus dorsi flap, free flap, microsurgery, termino lateral anastomosis
Nous présentons le cas d’un jeune patient, âgé de 16 ans, qui présente une grosse tumeur de la paroi abdominale (Figure 1), dont l’exérčse large a nécessité le recours au lambeau musculo-cutané de grand dorsal, prélevé libre de ses vaisseaux et branché aux gros vaisseaux du pli de l’aine pour la couverture définitive et correcte de cette perte de substance abdominale (tout en un temps chirurgical) [1]. Avec un premier temps chirurgical, d’exérčse tumoral (Figure 2, Figure 3) puis un deuxičme temps chirurgical de lambeau libre, prélevé en changeant de position puis un troisičme temps chirurgical et dernier temps, de microchirurgie, pour brancher le pédicule thoraco-dorsal du muscule (artčre et veine) aux vaisseaux inguinaux (artčre et veine iliaques externes) [2].
Notre cas rare de tumeur abdominale géante, multinodulaire de nature fibromateuse développée aux dépends des muscles de la paroi abdominale, apparaissant chez un garçon âgé de 16 ans, touchant tout le cadrant abdominal gauche et intéressant la moitié de l’hypochondre gauche, tout le flanc gauche ainsi que le pli de laine gauche. La tumeur a évoluée ŕ bas bruit depuis des années en augmentant progressivement de volume. Le bilan biologique ne montre aucune anomalie particuličre. Le bilan radiologique a consisté en une échographie abdomino-pelvienne et un scanner thoraco-abdominal avec et sans injection de produits de contraste. L’échographie a montré une masse tumorale hétérogčne hyperéchogčnes avec des zones hypoéchogčnes. Les masses tumorales sont encapsulées. La tumeur est mobile par rapport au plan profond et libre de toute adhérence profonde. Le scanner abdomino-pelvien réalisé a montré la masse tumorale multinodulaire constituées de nodules encapsulés développés aux dépens des tissus musculaires de paroi abdominale. Une petite exérčse biopsique a permis de confirmer le diagnostic de « tumeur desmoide » [2].
Diagnostic différentiel
Cette forme immature pose un diagnostic différentiel crucial, avec un rhabdomyosarcome embryonnaire [3-5]. L'analyse morphologique trčs scrupuleuse de la prolifération notant l'absence d'anomalies cytologiques, la rareté des mitoses, la répartition homogčne des éléments cellulaires doivent ętre pris en compte, ainsi que l’immunophénotype. Le diagnostic différentiel se pose aussi avec un fibrosarcome infantile, certains critčres doivent ętre particuličrement pris en compte, tel que le caractčre infiltrant, l'absence d'anomalie cytologique, la présence d'une chromatine fine claire, la rareté des mitoses (inférieure ŕ 3 mitoses pour 10 grands champs), sont des éléments en faveur de la fibromatose.
Caractčres évolutifs
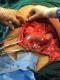
Bien que ces tumeurs ne donnent pas de métastase, elles ont une grande tendance ŕ récidiver si l'exérčse initiale n'a pas été satisfaisante. Le traitement de choix est une exérčse satisfaisante la plus large possible (Figure 4, Figure 5). Bien que l'étiopathogénie ne soit pas claire [6,7], un traumatisme a pu ętre évoqué dans certains cas.
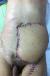
Nous discutons la reconstruction de la perte de substance de la paroi abdominale par l’utilisation de greffe de peau mince aprčs bourgeonnement de la perte de substance de la paroi abdominale 4 semaines aprčs l’exérčse de la tumeur abdominale initiale et cicatrisation dirigée. Par opposition ŕ la mise en place d’un lambeau libre du muscle grand dorsal homolatéral prélevé libre avec son pédicule (Figure 6, Figure 7) et branché par anastomose termino-latérale sur les vaisseaux inguinaux homolatéraux [8,9]. Aprčs étude des avantages et inconvénients des deux méthodes, nous concluons que la technique du lambeau grand dorsal libre branché [10], présente un avantage certain ŕ celle de greffe de peau mince pour un meilleur résultat esthétique et fonctionnel pour le patient (Tableau 1).
Notre étude comparative a permis de faire le choix de la fiabilité et de l’esthétique en utilisant le lambeau du grand dorsal libre branché grâce ŕ son pédicule aux vaisseaux iliaques externes. Notre lambeau mis en place a permis la couverture totale de la perte de substance abdominale obtenue aprčs exérčse complčte de la volumineuse tumeur abdominale. Résultat post-opératoire satisfaisant aprčs reconstruction réussie de la paroi abdominale en trois temps opératoires (Tout en un temps) mais dont la durée assez longue constitue l’inconvénient majeur. Le patient fut suivi ŕ 3 mois, 6 mois et un an avec un bilan post-opératoire rapproché et un bilan d’extension tumoral pour détecter ŕ temps une éventuelle récidive locale.
Les auteurs ne déclarent aucun conflit d'intéręt.
Karim bourra: la recherche documentaire et la rédaction de l'article et prise en charge clinique du patient. Samir Mazouz: correction de l'article. Tous les auteurs ont lu et approuvé la version finale du manuscrit.
Tableau 1: comparatif entre GPM et LGD avantages/inconvénients
Figure 1: vu de la tumeur géante occupant une large partie de l’abdomen
Figure 2: dessin de la palette cutanée du lambeau grand dorsal utile identique ŕ celle mesurée sur la surface de la tumeur
Figure 3: vu du prolongement axillaire du pédicule thoraco-dorsal vascularisant le lambeau du grand dorsal
Figure 4: vu per opératoire de la pičce de résection
Figure 5: la perte de substance ainsi obtenue aprčs l’exérčse tumorale
Figure 6: vu en post-opératoire du lambeau mis en place et vivant ŕ J3 post-opératoire
Figure 7: vu de la paroi abdominale reconstruite par notre lambeau sans souffrance cutanée ni nécrose (patient mis sous ATC pendant 7 jours)
- Mojallaj A, Saint-Cyr M, Wrong C, Veber M, Braye F, Rohrich R. Lambeau de Grand dorsal avec conservation du muscle: étude anatomique et indictions en reconstruction mammaire. Ann Chir Plast Esthet. 2010 Apr; 55(2): 87-96. PubMed | Google Scholar
- Paradol P-O, Tonssoun G, Delberc M, Delaporte T, Delay E. Tm desmoide extra-abdominale sur cicatrice de prélčvement de lambeau grand dorsal: ŕ propos d’un cas. Annales de chirurgie plastique esthétique. Février 2008; 53(1): 63-69. PubMed | Google Scholar
- Barr FG, Qualman SJ, Macris MH et al. Genetic heterogeneity in the alveolar rhabdomyosarcome subset without typical gene fusions. Cancer Res. 2002 Aug 15; 62(16): 4704-10. PubMed | Google Scholar
- Barrett AW, Morgan M, Ramsay AD et al. A clinicopathologic and immunohistochemical analysis of melanotic neuroectodermal tumor of infancy. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2002 Jun; 93(6): 688-98. PubMed | Google Scholar
- Cavazzana AO, Schmidt D, NINFO V et al. Spindle cell rhabdomyosarcoma. A prognostic ally favorable variant of rhabdomyosarcoma. Am J Surg Pathol. 1992 Mar; 16(3): 229-35. PubMed | Google Scholar
- Cessna MH, Zhou H, Sanger WG et al. Expression of ALK1 and p80 in inflammatory myofibroblastic tumor and its mesenchymal mimics: a study of 135 cases. Mod Pathol. 2002 Sep; 15(9): 931-8. PubMed | Google Scholar
- Minetti C, Colson T et al. Utilisation du lambeau perforant thoracodorsal dans les séquelles traumatiques cutanées thoracomammaires de l’enfant: illustration par 2 cas cliniques. Annale de chirurgie plastique esthétique. Février 2014; 59(1): 61-64. Google Scholar
- Pittlet B, Cheretakis A, Montandon D. Correction des rétractions cervicales aprčs brűlures par lambeau musculo-cutané pédiculé du grand dorsal. Ann Chir Plast Esthet. 2001 Jun; 46(3): 235-42. PubMed | Google Scholar
- Duroure F, Fadhul S, Fyad J-P, Stricker M, Simon E. Couverture d’une radionécrose lombaire par lambeau libre musculo-cutané du grand dorsal avec allongement pédiculaire par greffon veineux. Ann Chir Plast Esthet. 2005 Feb; 50(1): 80-4; discussion 85. PubMed | Google Scholar
- Belmahi A, Gharib NE, Bencheich AR, Abassi A, Mizahi M. Reconstruction de larges pertes de substances du scalp et du calvarium par association de lambeau semi libre différé de grand dorsal et cranioplastie au méthyl méthacrylate. August 2002. Google Scholar