Extraction d’un corps étranger trachéo bronchique ŕ l’aide d’un uretheroscope
Hicham Kechna, Omar Ouzzad, Youness Aissaoui, Karim Nadour, Rachid Zaini
Corresponding author: Hicham Kechna, Service Anesthésie Réanimation, Hôpital Militaire, Guelmim, Maroc 
Received: 23 Dec 2014 - Accepted: 24 Jan 2015 - Published: 28 Jan 2015
Domain: Public Health
Keywords: Corps étranger intratrachéobronchique, extraction, fibroscopie
©Hicham Kechna et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Hicham Kechna et al. Extraction d’un corps étranger trachéo bronchique ŕ l’aide d’un uretheroscope. Pan African Medical Journal. 2015;20:74. [doi: 10.11604/pamj.2015.20.74.6002]
Available online at: https://www.panafrican-med-journal.com//content/article/20/74/full
Extraction d’un corps étranger trachéo bronchique ŕ l’aide d’un uretheroscope
Hicham Kechna1,&, Omar Ouzzad1, Youness Aissaoui1, Karim Nadour2, Rachid Zaini3
1Service Anesthésie Réanimation, Hôpital Militaire, Guelmim, Maroc, 2Service oto-rhino-laryngologie, Hôpital Militaire, Guelmim, Maroc, 3Service Urologie, Hôpital Militaire, Guelmim, Maroc
&Auteur correspondant
Hicham Kechna, Service Anesthésie Réanimation, Hôpital Militaire, Guelmim, Maroc
Les corps étrangers intratrachéobronchiques (CEITB) sont des accidents fréquents chez les enfants. Dans les pays développés, l’extraction de ces CEITB est réalisée grâce ŕ la fibroscopie bronchique ou ŕ la bronchoscopie rigide. Le recours ŕ la chirurgie est rare. Dans notre contexte, le plateau technique adéquat est inexistant. Des alternatives d’extraction s’imposent afin d’éviter l’évacuation sanitaire, pas toujours ŕ la portée des patients, mais surtout pour faire face ŕ une mort imminente tel est le cas dans notre observation. Nous décrivons l’extraction d’un corps étranger radio-opaque trachéobronchique responsable d’une hypoxie sévčre ŕ l’aide d’un uréteroscope.
L’inhalation d’un corps étranger de l’arbre trachéo-bronchique (CEATB) est une cause fréquente de détresse respiratoire chez l’enfant. Elle peut ętre responsable d’un tableau d’asphyxie aiguë, pouvant ętre ŕ l’origine du décčs si des manoeuvres d’extraction ne sont pas rapidement réalisées [1,2].
L’extraction des CEATB est relativement aisée dans les pays médicalisés avec l’essor technologique de l’endoscopie bronchique et ses accessoires. La bronchoscopie rigide reste l’outil de base pour extraire les CEATB de l’enfant en dépit des progrčs de la vidéofibroscopie bronchique [3]. Dans les pays en développement, l’extraction des CEATB pose problčme du fait de plateau technique obsolčte. Dans ces conditions, le recours ŕ d’autres moyens d’extraction s’impose.
Nous rapportons le cas d’un CEATB métallique survenu ŕ guelmim, loin des grandes structures médicales du Maroc, dont l’extraction salvatrice a été réalisée dans un bloc opératoire d’urologie, grâce ŕ l’utilisation d’un urétéroscope.
Un enfant de 5 ans, de sexe masculin, sans antécédent particulier, admis aux urgences du 5čme hôpital militaire de Guelmim dans un tableau de détresse respiratoire suite ŕ l’inhalation d’un objet métallique.
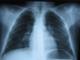
L’examen trouve un enfant obnubilé polypneique avec des signes de lutte respiratoire : tirage intercostal et sus sternal, froideur et sueur des extrémités et début de cyanose péribuccale. L’enfant fut intubé ventilé devant l’aggravation de la symptomatologie malgré l’oxygénothérapie par masque facial. La radiographie standard du thorax (Figure 1) met en évidence un corps étranger métallique intratrachéobronchique.
Etant donné l’urgence vitale et devant l’absence de structure capable de gérer ce type de problčme et notamment un service de réanimation pédiatrique (le centre le plus proche se trouve ŕ plus de 700 Km de Guelmim) et d’un bronchoscope rigide adapté et en concertation avec la famille il a été décidé d’admettre l’enfant au bloc opératoire d’urologie pour tentative d’extraction ŕ l’aide de l’urétéroscope rigide du service (Figure 2).
Dans ce contexte, nous avons concerté toute les expertises chacun dans son domaine associant le médecin urologue, l’otorhinolaryngologiste et l’anesthésiste réanimateur. La préparation et la manipulation du matériel (urétéroscope et pinces) était ŕ la charge des médecins urologue et otolaryngologue et la gestion des voies aériennes au médecin anesthésiste.
Dés la préparation du matériel et l’optimisation de l’oxygénation l’enfant fut extubé pour une premičre tentative ayant permis la localisation du corps étranger et l’aspiration de l’arbre trachéo bronchique. La deuxičme tentative était fructueuse et l’enfant fut reintubé pour ventillation en attendant l’élimination des curares.
L’extraction du corps métallique (Figure 3) est rendu possible grâce ŕ la collaboration des medecins urologue, otolaryngologiste et la supervision de l’anesthésiste réanimateur. L’évolution a été alors trčs favorable et l’enfant a pu regagner l’école dés le lendemain.
Les CEATB sont suspectés en phase aiguë devant un syndrome de pénétration. Dans ces situations, le diagnostic est fait par la radiographie standard du thorax lorsque les corps étrangers sont radio-opaques. Dans le cas contraire, le CEATB est suspecté sur des arguments cliniques et parfois des anomalies radiologiques indirectes et confirmé par la bronchoscopie souple trachéobronchique [4].
La désobstruction trachéobronchique en urgence par bronchoscopie rigide est parfois la seule solution pour pallier une détresse respiratoire liée ŕ un obstacle des grosses voies aériennes [5], tel est le cas de notre observation. Ailleurs ils peuvent passés inaperçus, ils sont alors responsables d’infections respiratoires répétées, de dilatations de bronche pouvant aller jusqu’ŕ la destruction du parenchyme pulmonaire de l’enfant [4,6]. Les outils de diagnostic sont la bronchoscopie souple et la radiologie. Le scanner du thorax est plus sensible que la radiographie standard du thorax [7]. Le délai diagnostique de ces CEATB est souvent long.
L’arbre bronchique droit est le sičge le plus fréquent des CEATB [6,8]. Globalement, les CEATB sont majoritairement organiques et singuličrement des végétaux (noix, semences) [8-10]. Dans la série de Cataneo et al. les corps radioopaques représentaient 20,7 % des cas [11].
La prise en charge thérapeutique des CEATB a été révolutionnée par l’essor de la bronchoscopie souple. Les taux de succčs varient entre 61 et 97 % selon les séries [10]. La bronchoscopie rigide reste trčs utilisée surtout dans les services d’otorhinolaryngologie [12]. Ces deux techniques ont réduit considérablement la place de la chirurgie. L’extraction des CEATB est difficile dans les pays pauvres. Le recours ŕ la chirurgie varie entre 6 et 10,4 % [9,10] dans les pays pauvres, pouvant atteindre 13 % lorsqu’il s’agit de CEATB de diagnostic tardif [8]. La prise en charge par la bronchoscopie souple, accessoirement la bronchoscopie rigide, est la plus souhaitable [3].
L’extraction des CEATB exige la fibroscopie bronchique pédiatrique. Cela impose un plateau technique qui n’est pas toujours disponible et accessible. Dans notre situation il y avait une urgence vitale et l’évacuation sanitaire vers le centre hospitalier le plus proche est jugée trop risquée.
L’anesthésie générale reste la technique la plus sűre pour garantir le bon déroulement de l’endoscopie trachéobronchique et permettre l’extraction du corps étranger [13]. Il s’agit néanmoins d’une anesthésie ŕ haut risque et les modalités anesthésiques choisies doivent garantir une oxygénation correcte et une profondeur d’anesthésie suffisante, pour permettre la tolérance des manoeuvres endoscopiques, chez un patient ŕ risque d’obstruction complčte des voies aériennes. Les facteurs de risque d’hypoxémie peropératoire sont le jeune âge, la durée de l’endoscopie, la nature de corps étranger (végétal), l’existence d’une pneumopathie et le mode ventilatoire (ventilation spontanée) [14].
Le retrait du corps étranger reste une procédure aléatoire et le chirurgien doit ętre pręt ŕ pratiquer rapidement une trachéotomie ou une cricothyrotomie si l’obstruction partielle se complčte brutalement [15]. En cas d’obstruction complčte des voies aériennes par enclavement du corps étranger dans la trachée, si celui-ci ne peut ętre extrait immédiatement, il doit ętre poussé au-delŕ de la carčne afin de permettre l’oxygénation du patient [16]. En cas de ventilation impossible, tout doit ętre tenté pour permettre l’extraction rapide du corps étranger. Tous ces points soulignent la nécessité d’une prise en charge anesthésique assurée par un médecin anesthésiste expérimenté en anesthésie pédiatrique [13] et d’une collaboration étroite au sein de l’équipe médico-chirurgicale [17].
Au cours de l’endoscopie au tube rigide, des complications iatrogčnes sévčres ont été décrites. Leur incidence est de 0,96 % [16] : laryngospasme, bronchospasmes, oedčmes laryngés sévčres, pneumothorax ou pneumomédiastin, arręts cardiaques, encéphalopathie anoxo-ischémique, lacérations trachéales et bronchiques [10,18]. Le risque de décčs associé ŕ la réalisation d’une bronchoscopie pour extraction de corps étranger varie entre 0 et 0,94 % en fonction des séries [16]. La majorité de ces décčs sont consécutifs ŕ un arręt cardiorespiratoire hypoxique. Dans les autres cas, ils peuvent ętre consécutifs ŕ une rupture bronchique, ŕ un bronchospasme sévčre ou ŕ une complication infectieuse [16]. Compte tenu de cette morbi-mortalité, certains auteurs ont proposé de réserver les indications d’endoscopie au tube rigide en premičre intention aux situations oů il existe un tableau clinique asphyxique, un corps étranger radio-opaque ou des signes trčs évocateurs de corps étranger inhalés [19,20]. C’était le cas dans notre observation oű on a opté pour une immobilisation totale grâce ŕ une curarisation optimale. L’extraction, en dépit du manque d’expertise, est rendue possible grâce ŕ la collaboration et la coordination des gestes des différents médecins intervenant.
Dans la littérature on retrouve des cas similaires de tentative d’extraction de CEATB ŕ l’aide de moyen disponible. Il s’agit d’une extraction ŕ l’aide d’une pince ŕ corps étranger, passée ŕ travers la sonde d’intubation orotrachéale et guidée par un amplificateur de brillance dans un bloc opératoire de traumatologie [21]. Cette observation et la notre offrent certainement des alternatives d’urgence variable mais la fibroscopie bronchique rigide reste l’outil de choix et il doit ętre disponible dans le plateau technique de tous les centres hospitaliers.
L’extraction des CEATB est handicapée par l’absence de plateau technique adéquat. Ce geste salvateur souligne l’intéręt de l’optimisation des moyens disponibles et la collaboration des différents spécialistes et offre alors une alternative pour l’extraction des CEATB notamment en cas de mise en jeu du pronostic vital.
Les auteurs ne déclarent aucun conflit d'intéręts.
Tous les auteurs ont contribué ŕ la conduite de ce travail. Tous les auteurs déclarent également avoir lu et approuvé la version finale du manuscrit.
Figure 1: radiographie pulmonaire objectivant un corps étranger radio opaque en regard de la bronche souche droite
Figure 2: l’urétéroscope utilisé pour l’extraction du corps étranger
Figure 3: le corps étranger extrait
- Pan H, Lu Y, Shi L, Pan X, Li L, Wu Z. Similarities and differences in aspirated tracheobronchial foreign bodies in patients under the age of 3 years. Int J Pediatr Otorhinolaryngol. 2012 Jun; 76(6):911-4. PubMed | Google Scholar
- Gregori D, Salerni L, Scarinzi C, Morra B, Berchialla P, Snidero S, et al. Foreign bodies in the upper airways causing complications and requiring in children aged 0-14 years: results from the ESFBI study. Eur Arch Otorhinolaryngol. 2008 Aug; 265(8):971-8. PubMed | Google Scholar
- Swanson KL, Prakash UB, Midthun DE, Edell ES, Utz JP, McDougall JC, et al. Flexible bronchoscopic management of airway foreign bodies in children. Chest. 2002 May; 121(5):1695-700. PubMed | Google Scholar
- Durand C, Piolat C, Nugues F, Bessaguet S, Alvarez C, Baudain P. Emergency pediatric thoracic radiology. J Radiol. 2005 Feb; 86(2 Pt 2):198-206. PubMed | Google Scholar
- Colchen A, Fischler M. Bronchoscopies interventionnelles en urgence. Rev Pneumol Clin. 2011 Sep; 67(4):209-13. PubMed | Google Scholar
- Itchy MMV, Kouassi AB, Horo K, Aka-Danguy E, N’gouan JM, Assa L, et al. Expérience du service de pneumologie Cocody Abidjan dans l’extraction des corps étrangers trachéobronchiques. Rev Mal Respir. Jan 2007;24 (HS1):92. PubMed | Google Scholar
- Huang HJ, Fang HY, Chen HC, Wu CY, Cheng CY, Chang CL. Three-dimensional computed tomography for detection of tracheobronchial foreign body aspiration in children. Pediatr Surg Int. 2008 Feb; 24(2):157-60. PubMed | Google Scholar
- Fennira H, Mahouchi R, Chaouch N, Bourguiba M, Chtourou A, Hamzaoui A, et al. Corps étrangers trachéobronchiques de l’enfant, ŕ propos de 31 cas. Rev Mal Respir. 2003 Jan; 20 (HS 1):86-99. PubMed | Google Scholar
- Ouoba K, Iara CD, Dao MO, Ouegraogo I, Anou IS, Cissé R. Les corps étrangers laryngotrachéobronchiques chez l’enfant au CHU de Ouagadougou (une analyse de 96 observations). Med Trop. Mars 2002; 62(6):611-4. PubMed | Google Scholar
- Dikensoy O, Usalan C, Filiz A. Foreign body aspiration: clinical utility of flexible bronchoscopy. Postgrad Med J. 2002 Jul; 78(921):399-403. PubMed | Google Scholar
- Cataneo AJ, Cataneo DC, Ruiz RL Jr. Management of tracheobronchial foreign body in children. Pediatr Surg Int. 2008 Feb; 24(2):151-6. PubMed | Google Scholar
- Cohen S, Pine H, Drake A. Use of rigid and flexible bronchoscopy among pediatric otolaryngologists. Arch Otolaryngol Head Neck Surg. 2001 May; 127(5):505-9. PubMed | Google Scholar
- Mani N, Soma M, Massey S, Albert D, Bailey CM. Removal of inhaled foreign bodies - middle of the night or the next morning?. Int J Pediatr Otorhinolaryngol. 2009 Aug; 73(8):1085-9. PubMed | Google Scholar
- Chen LH, Zhang X, Li SQ, Liu YQ, Zhang TY, Wu JZ. The risk factors for hypoxemia in children younger than 5 years old undergoing rigid bronchoscopy for foreign body removal. Anesth Analg. 2009 Oct; 109(4):1079-84. PubMed | Google Scholar
- De Franceschi E, Paut O, Nicollas R. In: Sfar, editor. Corps étranger des voies aériennes. Conférences d’actualisation. Journées thématiques de la Sfar: Urgences. Paris: Elsevier, 2004. PubMed | Google Scholar
- Fidkowski CW, Zheng H, Firth PG. The anesthetic considerations of tracheobronchial foreign bodies in children: a literature review of 12,979 cases. Anesth Analg. 2010 Oct; 111(4):1016-25. PubMed | Google Scholar
- Zur KB, Litman RS. Pediatric airway foreign body retrieval: surgical and anesthetic perspectives. Paediatr Anaesth. 2009 Jul; 19 Suppl 1:109-17. PubMed | Google Scholar
- Baujard C. Anesthésie pour extraction d’un corps étranger Trachéobronchique. Le Praticien en anesthésie réanimation. 2012 nov ; 16 (5):277—284. PubMed | Google Scholar
- Martinot A, Closset M, Marquette CH, Hue V, Deschildre A, Ramon P, et al. Indications for flexible versus rigid bronchoscopy in children with suspected foreign-body aspiration. Am J Respir Crit Care Med. 1997 May; 155(5):1676-9. PubMed | Google Scholar
- Righini CA, Morel N, Karkas A, Reyt E, Ferretti K, Pin I, et al. What is the diagnostic value of flexible bronchoscopy in the initial investigation of children with suspected foreign body aspiration?. Int J Pediatr Otorhinolaryngol. 2007 Sep; 71(9):1383-90. PubMed | Google Scholar
- Horo K, Kouassi AB, Tea BZ, Assa L, Icthy VM, Folquet A, Godé VC, Ahui BJ, Cardenat M, Achi V, N'dhatz-Sanogo M, Anon JC, N'gouan JM, N'gom A, Koffi N, Aka-Danguy E. Extraction d’un corps étranger intratrachéobronchique radio-opaque chez un enfant dans un contexte de plateau sous-médicalisé. Rev Pneumol Clin. 2009 Apr; 65(2):97-100. PubMed | Google Scholar