Profil bactériologique du pied diabétique et son impact sur le choix des antibiotiques
Adil Zemmouri, Mohamed Tarchouli, Abdellatif Benbouha, Tarik Lamkinsi, Mustapha Bensghir, Mostafa Elouennass, Cherqui Haimeur
Corresponding author: Mohamed Tarchouli, Service de Chirurgie Viscérale I, Hôpital Militaire d’Instruction Mohammed V, Université Mohammed V, Rabat, Maroc 
Received: 01 Dec 2014 - Accepted: 06 Feb 2015 - Published: 17 Feb 2015
Domain: Clinical medicine
Keywords: Pied diabétique, infection, bactéries isolées, résistance bactérienne, antibiothérapie
©Adil Zemmouri et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Adil Zemmouri et al. Profil bactériologique du pied diabétique et son impact sur le choix des antibiotiques. Pan African Medical Journal. 2015;20:148. [doi: 10.11604/pamj.2015.20.148.5853]
Available online at: https://www.panafrican-med-journal.com//content/article/20/148/full
Original article 
Profil bactériologique du pied diabétique et son impact sur le choix des antibiotiques
Profil bactériologique du pied diabétique et son impact sur le choix des antibiotiques
Adil Zemmouri1, Mohamed Tarchouli2, Abdellatif Benbouha3, Tarik Lamkinsi4, Mustapha Bensghir1, Mostafa Elouennass5, Cherqui Haimeur1
1Service de Réanimation-Anesthésie, Hôpital Militaire d’Instruction Mohammed V, Université Mohammed V, Rabat, Maroc, 2Service de Chirurgie Viscérale I, Hôpital Militaire d’Instruction Mohammed V, Université Mohammed V, Rabat, Maroc, 3Service de Traumatologie Orthopédie, Hôpital Militaire d’Instruction Mohammed V, Université Mohammed V, Rabat, Maroc, 4Laboratoire de Génétique et de Biométrie, Faculté des Sciences, Université Ibn Tofail, Kénitra, Maroc, 5Service de Bactériologie, Hôpital Militaire d’Instruction Mohammed V, Université Mohammed V, Rabat, Maroc
&Auteur correspondant
Mohamed Tarchouli, Service de Chirurgie Viscérale I, Hôpital Militaire d’Instruction Mohammed V, Université Mohammed V, Rabat, Maroc
Analyse du profil bactériologique des pieds diabétiques pris en charge ŕ l'hôpital militaire de Rabat et son influence sur l'antibiothérapie de premičre intention. Etude prospective non randomisée étalée sur 18 mois, ayant concerné 105 patients. Aprčs recueil des données et en attente des résultats bactériologiques nos patients ont été divisés en deux groupes: un groupe a été mis sous Amoxicilline + Acide clavulanique + Gentamycine (59 patients) et un groupe sous Ertapénčme±Gentamycine (46 patients). L'étude a regroupé 85 hommes et 20 femmes (sexe ratio=4.26). L'âge moyen est de 64.4 ans. La gangrčne a été observée chez 79% des malades ; elle était humide-donc surinfectée en principe- dans 43% des cas. Par ailleurs, 67% des malades ont un chiffre de globules blancs <4000 ou >12000 définissant une infection sévčre. L'ostéolyse a été mise en évidence chez 27% de nos patients. Parmi les différentes techniques de prélčvements: 81% ont été profonds dont 21% de biopsie osseuse per opératoire et 14% de prélčvements combinés. 42% de ces prélčvements sont poly microbiens et 21% sont stériles. Les résultats bactériologiques viennent confirmer la prédominance des bactéries aérobies ŕ Gram positif. Le taux de remplacement de l'Ertapénčme est de 22% contre un taux de 50% pour l'Amoxiclav. L'antibiothérapie ne doit ętre instaurée qu'en cas d'infection du pied diabétique diagnostiquée sur les critčres cliniques établis par les consensus internationaux récents. Le respect des mesures de lutte contre la diffusion de la résistance bactérienne s'avčre primordiale.
Le pied diabétique est le résultat de 3 mécanismes physiopathologiques intriqués: la neuropathie diabétique, l'ischémie et l'infection dont la coexistence expose ŕ des infections sévčres et étendues pouvant devenir incurables, mettant ainsi en jeu le pronostic fonctionnel voire le pronostic vital. L'infection constitue ainsi une part essentielle dans la genčse du pied diabétique, elle se caractérise la plupart du temps par la multiplicité des souches bactériennes souvent multi résistantes. L'antibiothérapie associée au traitement chirurgical demeure le pilier de la prise en charge. L'isolement des germes et le choix d'une antibiothérapie ciblée contribuent ŕ améliorer la qualité de la prise en charge de cette maladie. Notre étude vise ŕ analyser le profil bactériologique et son influence sur l'antibiothérapie de premičre intention (Amoxiclav+Genta vs Ertapénčme±Genta).
Notre travail est une étude prospective non randomisée réalisée sur une période de 18 mois (juillet 2012-décembre 2013) chez les patients admis pour pied diabétique et hospitalisés dans les différents services de chirurgie viscérale, traumatologie et réanimation de l'hôpital militaire d'instruction Mohammed V ŕ Rabat. Aprčs recueil des données épidémiologiques et cliniques; réalisation des prélčvements biologiques et explorations radiologiques; deux protocoles d'antibiothérapie de premičre intention ont été appliqués en attente des résultats bactériologiques. Le choix des antibiotiques s'est fait en respectant les recommandations de la société de pathologie infectieuse de langue française sur le pied diabétique (SPILF) pour la prise en charge du pied diabétique et le consensus international sur le pied diabétique[1-3], ainsi deux schémas ont été proposés pour les patients admis: Groupe 1: les patients ayant une infection plus ou moins superficielle ou une lésion chronique ont été mis sous Amoxicilline + Acide clavulanique + Gentamycine (Amoxiclav+Genta) ; Groupe 2: les patients ayant une lésion profonde et/ou sévčre hormis ostéite ont été mis sous Ertapénčme±Gentamycine (46 patients). Chez 3% de l'échantillon une conversion thérapeutique de l'amoxiclav+genta vers l'Ertapénčme a eu lieu en raison d'une aggravation clinique et/ou biologique avant męme d'attendre les résultats des prélčvements bactériologiques.
Dans notre contexte et en pratique, devant un membre manifestement irrécupérable vu l'état avancé de la destruction tissulaire et osseuse toute tentative de sauvetage du membre étant impossible et tout espoir de guérison sous antibiothérapie devient illusoire. Ces malades proposés d'emblée pour amputation sont mis systématiquement sous Amoxiclav+Genta en antibioprophylaxie plutôt qu'en traitement curatif et sont annexés au «groupe1» qui regroupe 59 patients au total. Les informations recueillis concernent : L'âge, le sexe, le pied concerné, les résultats du bilan biologique (glycémie ŕ jeun, taux de leucocytes, CRP), les explorations radiologiques (radio standard, echodoppler) ; Les types de prélčvements, les germes isolés et leur profil de résistance (volet bactériologique); L'antibiothérapie de premičre intention, l'antibiothérapie instaurée, la prise en charge chirurgicale, l'oxygénothérapie hyperbare (OHB), et l'évolution. Les patients opérés ont été prélevés par différentes méthodes qui varient selon la profondeur des lésions et la présence ou non de pus. Certains patients (14%) ont bénéficié de deux prélčvements distincts combinés pour augmenter les chances d'isoler un germe et comparer les résultats. Les différčrentes méthodes de prélčvements effectuées sont: aspiration ŕ la seringue fine (ABS): aspiration ŕ l'aiguille d'une lésion collectée en passant par la peau saine aprčs désinfection cutanée ; Prélčvement profond per-opératoire (PPP): prélčvement simple ou biopsie tissulaire avec étude ŕ la fois microbiologique et anatomopathologique ; Biopsie osseuse per opératoire (BPO) ; Prélčvements superficiels (PS): écouvillonnage, prélčvement de pus superficiel. Les prélčvements superficiels et l'écouvillonnage ont été réservés exclusivement pour les patients ayant une lésion superficielle ou réalisés en combinaison avec des prélčvements profonds pour comparer les résultats. L'aspiration ŕ la seringue a été réalisée chaque fois qu'il a eu la constatation de la présence d'une collection. La biopsie a été réalisée chaque fois qu'il s'agisse d'une extension vers l'os. Les données ont été saisies sur Microsoft Excel 2003 (Washington, USA) et l'analyse statistique a été réalisée en utilisant PASW Statistics 18.0 (Chicago, IL, USA). Les données descriptives sont présentées sous forme de médiane (IQ : Q1 - Q3) pour les variables quantitatives et sous forme d'effectifs (pourcentages) pour les variables qualitatives. Une valeur de p < 0,05 est considérée comme statistiquement significative.
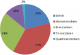
Notre étude a regroupé 105 patients, 85 hommes et 20 femmes (sexe ratio=4.26). La gangrčne a été observée chez 79% de nos malades; elle était humide (donc surinfectée en principe) dans 43% des cas. Par ailleurs, 67% ont un chiffre de globules blancs supérieur à 12000 ou inférieur à 4000 élt/mm3 définissant une infection sévère ou grade 4 selon le consensus international sur le pied diabétique [1, 2]. Les différentes méthodes de prélčvements bactériens réalisés sont: ABS: aspiration ŕ la seringue fine dans 20% des cas; PPP: prélčvement profond per opératoire dans 26% des cas ; BPO: biopsies osseuses peropératoires au nombre de 30 au total (21%) dont seulement 5 sont revenus stériles, c'est le «gold standard» des techniques de prélčvement [4] ; PS: écouvillonnage; prélčvement de pus superficiel, le moins fiable des techniques avec recueil de la totalité de la flore commensale. Des prélčvements combinés ont été réalisés dans 14% des cas pour augmenter les chances d'isoler les germes et pour comparer les résultats des prélčvements superficiels et profonds. Le prélčvement initial ŕ la recherche d'un germe a été réalisé dans 94% lors de la premičre intervention et dans 6% lors des reprises ultérieurs. Le choix de l'un ou l'autre des antibiotiques s'est fait en respectant les recommandations de la société de pathologie infectieuse de langue française sur le pied diabétique (SPILF) pour la prise en charge du pied diabétique et le consensus international sur le pied diabétique [1-3]. Parmi les différentes techniques de prélčvements: 81% ont été profonds (26% de PPP, 21% de BPO et 20% d'ABS) et 14% de prélčvements combinés. L'étude bactériologique de ces prélčvements a montré que 42% sont poly-microbiens, 37% sont mono-bactériens et 21% sont stériles (Figure 1). Les germes isolés et leur pourcentage sont représentés dans la Figure 2. Concernant le profil de résistance des germes, les staphylocoques Méticilline sensibles représentent 72 % de l'ensemble des staphylocoques isolés (34% des germes) tandis que les staphylocoques ŕ sensibilité intermédiaire constituent 3%. Les staphylocoques Méticilline-résistants qui constituent un vrai défi thérapeutique ne représentent ainsi que 25%. L'E. Coli (20%) constamment sensible ŕ l'Eratpénčme et ŕ l'Amikacine, semble ętre inconstamment sensible ŕ la Gentamycine dans notre série (21% de résistance) tandis que l'E.Coli Amoxiclav-résistante (amoxiclav R) constitue 52% de l'ensemble des E.coli isolés. Le Pseudomonas aeruginosa (12%) vient en 3čme ligne dans notre série; il est multi-sensible en général (92% des cas) ; donc en principe il s'agit de souches sauvages et non pas de souches hospitaličres avec une résistance naturelle ŕ l'Amoxiclav.
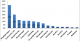
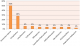
La résistance constatée du pyocyanique est croisée entre Imipénčme, Ertapénčme et Ceftazidime. Les streptocoques du groupe A constituent 58% de l'ensemble des streptocoques (11% des germes isolés). Le Streptocoque agalactiae a été isolé dans deux cas et ne pose pas de problčme de résistance constatée ailleurs [5]. Le klebsiella pneumoniae (82% du genre Klebsiella) est Amoxiclav R dans 44% des cas avec une sensibilité constante ŕ l'Ertapénčme tandis que le Klebsiella oxytaca est constamment sensible ŕ l'Amoxiclav dans notre série. Pour le reste des bactéries isolées, les Enterobacter, les Morganella morganii et les Serratia sont Amoxiclav R mais sensibles ŕ l'Ertapénčme. Les Enterocoques sont Amoxiclav sensibles mais résistants ŕ l'Ertapénčme. Alors que les Bacillus et les Proteus vulgaris sont sensibles ŕ la fois ŕ l'Amoxiclav et ŕ l'Ertapénčme. Les Corynebacterium species représentant 89% des corynebacteriums isolés n'ont été résistants ŕ l'Amoxiclav que dans un cas sur huit. Enfin l'Acinetobacter baumanii isolé dans 3 situations, a été résistant ŕ l'Ertapénčme dans 2 cas. Dans 11% des cas la présence d'anaérobies a été fortement suspectée. L'Ertapénčme peut ętre une alternative dans l'arsenal thérapeutique des infections des plaies du pied chez le diabétique notamment aprčs une documentation microbiologique. En effet in vitro cet antibiotique est actif sur toutes les souches de Streptococcus spp, d'entérobactéries et d'anaérobies stricts et sur 89,8 % des souches de Staphylocoque aureus sensibles ŕ la Méticilline [6]. Il reste cependant actif uniquement sur 31,5% de Staphylococcus epidermidis et inactif sur Enterococcus faecalis et Pseudomonas aeruginosa. Selon Lipsky BA [7, 8] une prise unique par jour de l'Ertapénčme pendant 5 jours aurait la męme efficacité que l'association Piperacilline/tazobactam dans le traitement du pied diabétique infecté avec un relais par l'Amoxicalv en IV ŕ partir du 5čme jour. Selon l'indication, 41% des malades ont été mis sous Ertapénčme±Genta et 56% sous Amoxiclav+Genta ; 3% sous Amoxiclav+Genta puis rapidement sous Ertapénčme avant d'attendre les résultats. Le taux de remplacement de l'Ertapénčme est de 22% contre un taux de 50% pour l'amoxiclav (Figure 3 et Figure 4). Concernant la prise en charge chirurgicale: 55% de nos patients ont subi une amputation en premičre intention, 36% une mise ŕ plat-drainage et 9% une nécrosectomie. La reprise chirurgicale a été nécessaire dans 27% des cas. 68% de nos patients ont bénéficié de l'oxygénothérapie hyperbare comme complément thérapeutique. Le taux de décčs est de 6%.
Le seul marqueur biologique reconnu par tous les auteurs par sa fiabilité dans l'infection du pied diabétique étant le nombre de globules blancs et en particulier celui des polynucléaires neutrophiles [9]. Chez 67% de nos patients on a retrouvé un nombre de globules blancs supérieur à 12000 ou inférieur à 4000 élt/mm3 définissant une infection sévère ou grade 4 selon le consensus international sur le pied diabétique [1-3]. Ce résultat confirme biologiquement l'état avancé de l'infection au moment du diagnostic. La protéine C réactive (CRP) est un marqueur peu fiable, faisant souvent défaut męme dans les infections graves; Son évolution serait ŕ l'inverse un bon indice pour juger la réponse au traitement anti infectieux. Le dosage a été systématiquement demandé ŕ l'admission chez 76% de nos malades et a servi comme valeur de référence pour le suivi ultérieur de la cinétique de la CRP sous antibiothérapie. Lors des prélčvements bactériologiques notre souci permanent était d'obtenir l'isolement et l'identification des micro-organismes responsables de l'infection tout en évitant la contamination du prélčvement par la flore commensale de la peau. Plusieurs protocoles de prélčvements sont proposés par différents auteurs mais il n'existe pas de consensus quant ŕ la meilleur technique de prélever [10, 11]. Ces techniques ont été mises au point conjointement par les cliniciens et les microbiologistes en vue d'obtenir un résultat cliniquement utile. Elles définissent la maničre de prélever en fonction de la présentation clinique, le matériel ŕ utiliser, les conditions de transport, les techniques analytiques [6, 11]. Dans notre étude quatre méthodes de prélčvements ont été appliqués ; le prélčvement superficiel et l'écouvillonnage ont été strictement réservés aux plaies superficielles bien préparées; la grande majorité de nos prélčvements ont été profonds (81%) et le choix d'une technique de prélčvement profond a été décidé en per opératoire par le chirurgien en fonction de son constat des dégâts; l'aspiration ŕ la seringue fine chaque fois qu'on a constaté la présence d'une collection, la biopsie osseuse (30 au total dont 5 revenues stériles) a été réalisée lorsqu'il s'agit d'une extension osseuse, le prélčvement tissulaire profond (biopsie tissulaire) pour le reste. Pour augmenter les chances d'isoler un germe et pour comparer les résultats on a opté dans notre étude pour combiner les prélčvements dans certaines situations (14% cas). Les hémocultures n'ont concerné que les patients ayant séjourné en réanimation et sont revenues toutes stériles. Le prélčvement bactériologique a été réalisé d'emblée chez 94% de nos patients opérés. Pour le reste il a été effectué lors de la reprise chirurgicale en raison d'une mauvaise évolution.
Les exigences particuličres des cultures en anaérobiose nous ont conduits ŕ consacrer notre étude ŕ l'isolement des germes aérobies stricts alors que l'association des deux est souvent le cas [4, 12]. Bien que les anaérobies stricts soient largement inculpés dans la surinfection du pied diabétique surtout ischémié, ils demeurent néanmoins sensibles aux antibiotiques utilisés classiquement dans cette pathologie et donc en pratique leur isolement est cliniquement peu utile [13]. Dans 11% de nos prélčvements leur présence a été fortement suspectée sur uniquement l'examen direct. La surinfection du pied diabétique est en principe multi bactérienne [14]. Dans notre étude 42% de nos prélčvement ont été poly microbiens (2, 3, voir 4 bactéries) (Figure 1); les prélčvements stériles constituent 21%. Concernant les résultats des prélčvements, notre étude vient confirmer la prédominance des bactéries ŕ gram positive [15, 16] qui reste cependant non universelle [4]. Les staphylocoques viennent en tęte dans toutes les études réalisées sur ce sujet avec des taux variables. Nous avons pu l'isoler dans 34% des cas, il s'agit essentiellement de Staphyloccus aureus dont 91% sont Méticilline sensibles (SAMS). Les Staphylocoques Méticilline résistants (SARM) constituent actuellement un problčme de premičre importance [17]. Leur isolement n'est pas obligatoirement synonyme de virulence accrue [12]. E.Coli vient en 2čme position (20%) ; si elle est constamment sensible ŕ l'Ertapenčme, on a été surpris par l'émergence de souches résistantes ŕ l'Amoxiclav (52%) et plus ou moins ŕ la Gentamycine, ces derničres restent en revanche constamment sensibles ŕ l'Amikacine. Le Pseudomonas aeruginosa isolé dans 12% des cas a un rôle pathogčne discutable [7]. Il s'agit dans 92% des cas de souches multi-sensibles donc extrahospitaličres en principe. Les souches de pyocyaniques multi-résistantesnotamment ŕ l'Imipenčme et aux céphalosporines de 3čme génération (y compris la Ceftazidime) sont isolées volontiers lors des reprises chirurgicales et lors des hospitalisations de longue durée. L'émergence des pyocyaniques dans les prélčvements serait en rapport avec des erreurs de manipulations et/ou une contamination [18]. Les Streptocoques et les entérocoques occupent la 4čme position avec 11% pour chacun d'eux. Les streptocoques du groupe A prédominent (58%) alors que les streptocoques β hémolytiques du groupe B et en particulier le Streptocoque agalactiae est moins isolé. Ce dernier se caractérise par sa sensibilité aux antibiotiques classiquement prescrits dans cette pathologie et ne pose pas encore de problčme de résistance rencontrée ailleurs [5]. En dehors de la pénicilline G nos streptocoques et nos entérocoques sont multi-sensibles aux antibiotiques testés (Enterococcus possčde une résistance naturelle aux carbapénčmes). Les kelbsielles (10%) (dont kelbsiella pnemoniae constitue 82%) sont constamment sensibles aux carbapénčmes, en revanche la sensibilité constante de Klebsiella oxytoca ŕ l'Amixclav contraste avec une résistance accrue de Klebsiella pneumoniae (44% de résistance). Morganella (7%), Enterobacter (4%), naturellement résistantes ŕ l'Amoxiclav demeurent toutes sensibles ŕ l'Ertapénčme. Pour les autres enterobactéries : Serratia (2%) et bacillus (2%) demeurent sensibles ŕ la fois ŕ l'Amoxiclav et ŕ l'Ertapénčme alors que le Corynebacterium species (89% des corybacteriums) est Amoxiclav résistante. L'Acinetbacter baumanii isolé ŕ 3 reprises a été résistant ŕ l'Ertapénčme.
Il est conseillé de ne pas prendre en compte en premičre intention des germes les moins virulents ou des commensaux (Staphylocoques coagulase négative, corynebactéries, Pseudomonas aeruginosa,enterocoques) [7, 15]. Ceux-ci peuvent se révéler cependant comme des pathogčnes opportunistes [19]. En cas de doute, les prélčvements doivent ętre répétés et ces bactéries seront prises en considération si elles sont isolées ŕ plusieurs reprises ou si l'état septique du patient est inquiétant. L'incidence relativement faible des bactéries multi-résistantes notamment des SAMR dans notre série par rapport ŕ la plupart des autres séries publiées serait vraisemblablement due en grande parti ŕ la stratégie chirurgicale privilégiée par nos équipes d'emblée [20-22]. Cette attitude d'intervention rapide et agressive ne laissant pas assez de temps ŕ une éventuelle colonisation par la flore nosocomiale pourvoyeuse par la suite d'une éventuelle infection ŕ bactéries multi résistantes ; d'autant plus le faible recours dans notre contexte local ŕ une antibiothérapie intempestive sélectionnant les souches résistantes avant l'admission ŕ l'hôpital. L'antibiothérapie de premičre intention a été rectifiée en fonction non seulement des résultats de l'antibiogramme mais aussi en fonction de l'état local du membre, de l'état général du patient, des découvertes per opératoires, en particulier une éventuelle extension osseuse, et de l'évolution. En cas d'ostéite les antibiotiques ayant une bonne pénétration osseuse [23, 24] ont été prescrits si un traitement ŕ visée curative a été décidé. Pour des simples raisons de disponibilité, les antibiotiques privilégiés chez nous dans ce contexte ont été la Rifampicine et la Lévofloxacine, et en second lieu la Ciprofloxacine, le Cotrimoxazole (Figure 3 et Figure 4). Pour la Vancomycine largement utilisée chez nous chez les sujets immunocompétents dans les ostéites et les ostéo-arthrites septiques chroniques ŕ staph méti R , elle n'a pas eu sa place dans l'arsenal thérapeutique de l'ostéite ŕ staphylococcus aureus meti R en raison du nombre isolé réduit de ce germe chez nous ( 3 cas ) chez des malades amputés d'emblée. Par ailleurs 70% de nos patients ont subi un acte chirurgical dans les 24h suivant l'admission. L'amputation en premičre intention a concerné 55% de nos patients tandis que la nécrosectomie-débridement n'a concerné que seulement 9%. Le reste a subit un drainage-mis ŕ plat en raison de la présence d'une collection. Le taux excessif d'amputation devance celui observédans les pays occidentaux [25-27]. Le pourcentage "tragique" de l'amputation d'emblée chez nous s'explique par l'évolution avancée des lésions trophiques au moment de l'admission interdisant toute tentative de sauvetage du membre. Concernant l'évolution post opératoire immédiate, elle a été jugée insuffisante voire inquiétante chez 33% de nos patients dont 25% ont subi une reprise chirurgicale dans un délai moyen de 10 jours. Le taux faible de décčs 6/105 (5,7%) vient prouver le pronostic potentiellement fonctionnel de cette pathologie. Il est plutôt proche de celui rapporté par des auteurs occidentaux [28, 29].
L'incidence du pied diabétique ne cesse d'augmenter constituant ainsi un défi croissant pour la santé publique. La résistance des germes isolés aux antibiotiques proposés en premičre intention pose un sérieux défit thérapeutique. Devant une écologie bactérienne polymorphe et devant la résistance constatée aux antibiotiques, la collaboration entre anesthésiste réanimateur, chirurgien et biologiste est primordiale pour une meilleure prise en charge du pied diabétique.
Les auteurs ne déclarent aucun conflit d'intéręts.
Tous les auteurs ont contribués ŕ l'élaboration de ce travail sur toutes ses étapes depuis l'acquisition et l'exploitation des données, jusqu'ŕ la rédaction et la révision et enfin l'approbation finale de la version de cet article.
Figure 1: nombre de germes
Figure 2: pourcentage des bactéries isolées
Figure 3: taux de remplacement de l’amoxiclav+Genta
Figure 4: taux de remplacement de l’Ertapénčme
- Apelqvist J, Bakker K, Van Houtum WH, Schaper NC, et al. Practical guidelines on the management and prevention of the diabetic foot: based upon the International Consensus on the Diabetic Foot (2007) Prepared by the International Working Group on the Diabetic Foot.Diabetes Metab Res Rev. 2008 May-Jun; 24(Suppl 1):S181-7. PubMed | Google Scholar
- Schaper NC, Apelqvist J, Bakker K. The international consensus and practical guidelines on the management and prevention of the diabetic foot. CurrDiab Rep. 2003 Dec; 3(6):475-9. PubMed | Google Scholar
- Société de Pathologie Infectieuse de Langue Française. Prise en charge du pied diabétique infecté. Med Mal Infect. 2007 Jan; 37(1):26-50. PubMed | Google Scholar
- Senneville E. Infection et pied diabétique. Rev Med Interne. 2008 Sep; 29(Suppl2):S243-8. PubMed | Google Scholar
- Loan CA, Legout L, Assal M, Rohner P, et al.Infections sévčres ŕ Streptococcus agalactiae du pied diabétique: Rôle délétčre du Streptococcus agalactiae? Presse Med. 2005 Apr; 34(7):491-4. PubMed | Google Scholar
- Sotto A, Lemaire X, Jourdan N, BouzigesN, et al. Activité in vitro de l?értapénčme vis-ŕ-vis de souches bactériennes isolées de plaies infectées du pied chez des patients diabétiques. Med Mal Infect. 2008 Mar; 38(3):146-52. PubMed | Google Scholar
- Lipsky BA, Armstrong DG, Citron DM, Tice AD, et al. Ertapenem versus piperacillin/tazobactam for diabetic foot infections (SIDESTEP): prospective, randomised, controlled, double-blinded, multicentre trial. Lancet. 2005 Nov 12; 366(9498):1695-703. PubMed | Google Scholar
- Lipsky BA, Giordano P, Choudhri S, Song J. Treating diabetic foot infections with sequential intravenous to oral moxifloxacin compared with piperacillin-tazobactam/amoxicillin-clavulanate. J Antimicrob Chemother. 2007 Aug; 60(2):370-6. PubMed | Google Scholar
- Armstrong DG, Lavery LA, Sariaya M, Ashry H. Leukocytosis is a poor indicator of acute osteomyelitis of the foot in diabetes mellitus. J Foot Ankle Surg. 1996 Jul-Aug; 35(4):280-3. PubMed | Google Scholar
- Lipsky BA, Berendt AR, Cornia PB, Pile JC, et al. 2012 Infectious Diseases Society of America clinical practice guideline for the diagnosis and treatment of diabetic foot infections. Clin Infect Dis. 2012 Jun;54(12):e132-73. PubMed | Google Scholar
- O'Meara S, Nelson EA, Golder S, Dalton JE, et al. Systematic review of methods to diagnose infection in foot ulcers in diabetes. Diabet Med. 2006 Apr; 23(4):341-7. PubMed | Google Scholar
- Johnson S, Lebahn F, Peterson LR, Gerding DN. Use of an anaerobic collection and transport swab device to recover anaerobic bacteria from infected foot ulcers in diabetics. Clin Infect Dis. 1995 Jun; 20 (Suppl 2):S289-90. PubMed | Google Scholar
- Gerding DN. Foot infections in diabetic patients: the role of anaerobes.Clin Infect Dis. 1995 Jun; 20(Suppl 2):S283-8. PubMed | Google Scholar
- Hunt JA. Foot infections in diabetes are rarely due to a single microorganism.Diabet Med. 1992 Oct; 9(8):749-52. PubMed | Google Scholar
- Lipsky BA, Berendt AR, Deery HG, Embil JM, et al. Diagnosis and treatment of diabetic foot infections. Clin Infect Dis. 2004 Oct;39(7):885-910. PubMed | Google Scholar
- Lipsky BA, Sheehan P, Armstrong DG, Tice AD, et al. Clinical predictors of treatment failure for diabetic foot infections: data from a prospective trial. Int Wound J. 2007 Mar; 4(1):30-8. PubMed | Google Scholar
- Tentolouris N, Jude EB, Smirnof I, Knowles EA, et al. Methicillin-resistant Staphylococcus aureus: an increasing problem in a diabetic foot clinic. Diabet Med. 1999 Sep; 16(9):767-71. PubMed | Google Scholar
- Hartemann-Heurtier A, Robert J, Jacqueminet S, Ha Van G, et al. Diabetic foot ulcer and multidrug-resistant organisms: risk factors and impact.Diabet Med. 2004 Jul;21(7):710-5. PubMed | Google Scholar
- Bessman AN, Geiger PJ, Canawati H. Prevalence of Corynebacteria in diabetic foot infections. Diabetes care. 1992 Nov; 15(11):1531-3. PubMed | Google Scholar
- Couret G, Desbiez F, Thieblot P, Tauveron I, et al. Emergence des infections monomicrobiennes ŕ staphylocoque doré méticilline-résistant dans les ostéites du pied diabétique (étude rétrospective de 48 cas). Presse Med. 2007 Jun;36(6 Pt 1):851-8. PubMed | Google Scholar
- Kandemir O, Akbay E, Sahin E, Milcan A, et al. Risk factors for infection of the diabetic foot with multi-antibiotic resistant microorganisms. J Infect. 2007 May; 54(5):439-45. PubMed | Google Scholar
- Lipsky BA. Diabetic foot infections: microbiology made modern? Array of hope. Diabetes care. 2007 Aug; 30(8):2171-2. PubMed | Google Scholar
- Edmonds M, Foster A. The use of antibiotics in the diabetic foot. Am J Surg. 2004 May;187(5A):25S-8S. PubMed | Google Scholar
- Lipsky BA, Berendt AR. Principles and practice of antibiotic therapy of diabetic foot infections. Diabetes Metab Res Rev. 2000 Sep-Oct; 16(Suppl 1):S42-6. PubMed | Google Scholar
- Shojaiefard A, Khorgami Z, Mohajeri-Tehrani MR, Larijani B. Large and deep diabetic heel ulcers need not lead to amputation. Foot Ankle Int. 2013 Feb; 34(2):215-21. PubMed | Google Scholar
- Van Battum P, Schaper N, Prompers L, Apelqvist J, et al. Differences in minor amputation rate in diabetic foot disease throughout Europe are in part explained by differences in disease severity at presentation.Diabet Med. 2011 Feb; 28(2):199-205. PubMed | Google Scholar
- Weledji EP, Fokam P. Treatment of the diabetic foot - to amputate or not? BMC Surg. 2014; 14:83. PubMed | Google Scholar
- Rayman G, Krishnan ST, Baker NR, Wareham AM, et al. Are we underestimating diabetes-related lower-extremity amputation rates? Results and benefits of the first prospective study. Diabetes care. 2004 Aug; 27(8):1892-.. PubMed | Google Scholar
- Richard JL, Lavigne JP, Got I, Hartemann A, et al. Management of patients hospitalized for diabetic foot infection: results of the French OPIDIA study. Diabetes Metab. 2011 Jun;37(3):208-15. PubMed | Google Scholar