Epidémiologie des PFA et les performances du systčme de surveillance en Mauritanie de 2008 ŕ 2012
Jean Gérard Tatou Doumtsop, Ishagh Khalef, Med Lemine Brahim Diakite, Naouri Boubker
Corresponding author: Jean Gérard Tatou Doumtsop, Bureau OMS, Nouakchott, Mauritanie, Ministčre de la Santé Publique, Cameroun 
Received: 09 Sep 2013 - Accepted: 23 Jul 2014 - Published: 15 Aug 2014
Domain: Epidemiology
Keywords: Poliomyélite, PFA, épidémiologie, surveillance, éradication
©Jean Gérard Tatou Doumtsop et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Jean Gérard Tatou Doumtsop et al. Epidémiologie des PFA et les performances du systčme de surveillance en Mauritanie de 2008 ŕ 2012. Pan African Medical Journal. 2014;18:305. [doi: 10.11604/pamj.2014.18.305.3362]
Available online at: https://www.panafrican-med-journal.com//content/article/18/305/full
Original article 
Epidémiologie des PFA et les performances du systčme de surveillance en Mauritanie de 2008 ŕ 2012
Epidémiologie des PFA et les performances du systčme de surveillance en Mauritanie de 2008 ŕ 2012
Jean Gérard Tatou Doumtsop1,2,&, Ishagh Khalef1, Med Lemine Brahim Diakite3, Naouri Boubker4
1Bureau OMS, Nouakchott, Mauritanie, 2Ministčre de la Santé Publique, Cameroun, 3Ministčre de la Santé Publique, Mauritanie, 4Groupe de support inter-Pays pour l’Afrique de l’Ouest, OMS, Ouagadougou
&Auteur correspondant
Jean Gérard Tatou Doumtsop, Bureau OMS, Nouakchott, Mauritanie, Ministčre de la Santé Publique, Cameroun
Introduction: La Commission Régionale de Certification de l’Eradication de la poliomyélite pour l’Afrique(CRCA) en session ŕ Brazzaville du 8 au 10 octobre 2007 avait déclaré la Mauritanie « libérée de la poliomyélite ». Objectif: Décrire l’épidémiologie des PFA (Paralysies flasques aigues) et évaluer les indicateurs de performance du systčme de surveillance pour la période de 2008 ŕ 2012 ayant suivi cette déclaration.
Méthodes: Les données du service de surveillance épidémiologique ont été nettoyées et analysées ŕ l’aide du logiciel Epi-infoversion 3.4.3 (CDC Atlanta).
Résultats: 319 cas de PFA ont été notifié soit une incidence moyenne de 4.61/100000 enfants de moins de 15 ans par an. La distribution des cas cumulés par mois montre une importante notification des cas PFA pendant la période de Février ŕ Juillet et ŕ la suite de l’épidémie de 2009 alors que l’incidence des cas confirmés a été plus importante entre Novembre et Février. L’âge moyen était de 4ans (E.T. ±4ans) et 77.4% avaient un âge = 5ans. 18 cas de PFA ont été confirmés poliovirus sauvage(PVS) dont 6 en 2009 et 12 en 2010 et tous d’importation. L’âge moyen était de 3.4 ans (E.T ±2.6 ans). 44,4% étaient des filles et 55.5% garçons. Cette proportion était proche de celle des PFA non polio (45.1% versus 54.9%). 61% avaient reçu au plus une dose de vaccin polio orale (VPO) pour les cas de PFA polio contre 7.4% pour les PFA non polio. Aucune discrimination de genre n’a été observé sur la population des PFA ayant reçu une dose au plus (ratio-sexe= 16/17=0.94). La fičvre était présente pour 90%des cas de PFA non polio contre 85% pour les cas PVS. Cette fičvre ŕ progresser en 3 jours pour tous les cas de PVS et pour 82,7% des cas de PFA non polio. Le taux d’hospitalisation était de 13.6% pour les cas de PFA non polio contre 89% pour les PFA polio. Dans tous les deux groupes, les membres de prédilection étaient d’abord l’un des 2 membres inférieurs de façon alternative (46.8%), ensuite les deux membres inférieurs ŕ la fois (22.2%). En troisičme lieu, un membre supérieur et un membre inférieur de façon asymétrique (5.3%) et en quatričme lieu, tous les 4 membres (4.6%). Le diagnostic final des cas de PFA non polio n’était pas rapporté pendant toute la période de l’étude, cependant, 2 cas ont été classés compatible et un cas de paralysie associée ŕ la vaccination contre la polio a été rapporté en 2012 chez un enfant féminin de 3 ans ayant reçu sa premičre dose de VPO. En ce qui concerne les performances des indicateurs de la surveillance, 4 indicateurs n’ont pas atteint les performances escomptées: Le pourcentage des échantillons arrivés au laboratoire national moins de 3 jours aprčs les prélčvements est resté en deçŕ des objectifs, variant entre 40% et 70%. Il en est de męme des Districts de santé ayant notifies au moins un cas (50 ŕ 68%). Le pourcentage des prélčvements dans lesquels un entérovirus non polio a été isolé a connu une évolution en dents de scie avec des valeurs de 0.0% en 2008 et en 2010 et 1.9% en 2011. L’examen de suivi du60emejour n’a concerné que les cas dont l’échantillon était jugé inadéquat au laboratoire.
Conclusion: Les PFA qui ont été notifiés en Mauritanie de 2008 ŕ 2012 présentent tableau clinique qui est classique, et sont notifiés avec un pic régulier en début des périodes de soudure (Mars-Juillet) suggérant l’hypothčse d’un lien écologique avec les changements de climat et de régime alimentaire. Les performances des indicateursde la surveillance des PFA sont ŕ améliorer, notamment: 1) La compréhension des critčres de jugement de la qualité des échantillons. 2) L’examen de laboratoire et l’interprétation des résultats. 3) La détermination du diagnostic final pour chaque cas de PFA non polio. 4) L’enregistrement des informations dans la base des données.
La Mauritanie avait soutenu sa documentation nationale pour la certification de l’éradication de la poliomyélite ŕ la revue annuelle générale de la Commission Régionale de Certification de l’Eradication de la poliomyélite pour l’Afrique(CRCA) tenue ŕ Brazzaville du 8 au 10 Octobre 2007 et elle avait été acceptée [1]. Dčs lors, Le pays était déclaré « libéré de la poliomyélite ». Cependant, pour que cette documentation soit acceptée, il faut qu’elle réponde ŕ un certain nombre de critčres parmi lesquels une surveillance adéquate des PFA. Pour rappel, la poliomyélite est une maladie virale trčs contagieuse due ŕ l’infection par le virus sauvage des types sérologiques 1, 2 et 3. Elle peut atteindre tout le monde, mais la cible principale est constituée des enfants de moins de 5 ans. Chez 0,5% ŕ 1 % des enfants infectés, le virus migre vers le systčme nerveux central et provoque une faiblesse musculaire et des paralysies irréversibles, principalement des membres inférieurs. Ces paralysies peuvent atteindre les muscles diaphragmatiques, provoquer des troubles respiratoires et voire la mort.La paralysie flasque qui en résulte est semblable ŕ celle qu’on retrouve dans d’autres syndromes cliniques bien connus tels que le syndrome de Guillain barré, les myélites transverses, les névrites traumatiques, les autres entérovirus non polio, et certaines toxines (morsure de serpent, toxines, métabolique, médicament etc…) [2]. La surveillance par un réseau de laboratoires capables de déterminer l’origine virale des cas de PFA est l’une des 4 stratégies recommandées par l’OMS pour l’éradication de la poliomyélite [3]. C’est la qualité de cette surveillance qui permet de savoir si le pays est capable de détecter un PVS en circulation. La surveillance permet ainsi de contenir le PVS dans ses derniers retranchements qui sont aujourd’hui le Nigeria, le Pakistan et l’Afghanistan [4], en détectant précocement les éventuels cas d’importations capables d’anéantir un travail commencé depuis bientôt un quart de sičcle lorsqu’en 1988 l’initiative pour éradiquer la poliomyélite était lancée ŕ la 41eme Assemblée Mondiale de la Santé.[5]Bien que la PFA soit le signe le plus visible de l’infection, celle-ci n’apparaît que dans de rares cas ŕ raison de 1/200 pour le virus sauvage type 1, 1/1200 pour le virus sauvage type 3 et 1/2000 pour le virus sauvage type 2 [6]. Ainsi, une transmission silencieuse et rapide s’opčre longtemps avant l’apparition du premier cas. C’est pour cette raison que l’OMS considčre tout cas confirmé de paralysie poliomyélitique comme une épidémie. L’infection est essentiellement interhumaine et n’est pas curable, mais une vaccination efficace ŕ l’aide de 4 doses du vaccin orale confčre l’immunité ŕ vie [7]. L’éradication de la maladie par le vaccin est le principal enjeu du sičcle en cours et le bout du tunnel n’a jamais été aussi proche. Les 4 stratégies recommandées par l’OMS durant la période de cette étude et qui étaient mises en śuvre pour cette fin sont: atteindre une couverture de routine élevée ŕ au moins 95% avec 4 doses du vaccin orale dans la premičre année de vie; organiser les activités de vaccination de masse contre la poliomyélite pour atteindre tous les enfants de 0 ŕ 5ans; organiser les campagnes de vaccination au porte-ŕ-porte pour le ratissage des zones ŕ haut risque de transmission; la surveillance ŕ travers la détection précoce et l’analyse au laboratoire des prélčvements de tous les cas de PFA chez les enfants de moins de 15 ans.
La surveillance renforcée des PFA est mise en place en Mauritanie depuis 1998 et a permis d’atteindre le statut de « polio free » en 2007. Cependant, elle doit rester une forteresse anti- polio jusqu´ŕ la confirmation du statut « world polio free » en maintenant un niveau de performance capable d’identifier et d’investiguer tous les cas de PFA. Les aspects caractéristiques de la paralysie flasque aiguë due ŕ la poliomyélite sont entre autres, la fičvre au début des symptômes, la progression rapide et asymétrique de la paralysie, l’existence d’une paralysie résiduelle aprčs 60 jours, la préservation des fonctions sensorielles. Cette étude se propose de: décrire les aspects épidémiologiques des PFA enregistrés en Mauritanie de 2008 ŕ 2012; évaluer les performances de la surveillance durant une période de 5 ans aprčs la certification « polio free » de 2007; identifier les composantes ŕ améliorer dans le systčme de surveillance des PFA en Mauritanie.
Caractéristiques du pays et type d’étude
La Mauritanie est un vaste pays saharien situé sur la côte Nord-ouest du continent Africain, d’une superficie de 1030700km2et situé entre le 15eme et le 17emeparallčle Nord. Elle est limitrophe de la Côte Atlantique ŕ l’Ouest, de l’Algérie et du Sahara Occidental au Nord, du Mali ŕ l’Est et du Sénégal au Sud. En 2012, la population générale est estimée ŕ environ 3307697 habitants sur la base du recensement effectué par l’office national de la statistique en 2001 et assumant une croissance constante ŕ 1.024 par an [8]. Cette population est extręmement dispersée, mais aussi trčs inégalement distribuée dans les 13 régions ou Wilayas que compte le pays. Plus d’un quart de cette population se trouve dans la capitale Nouakchott et on observe une légčre densification des peuples dans les régions du sud entre 10 et 20habitants/km2. Les wilayas du Nord en zones plus arides sont trčs faiblement peuplées avec des densités inférieures ŕ 1habitant au km2. La population de moins de 15 ans est estimée ŕ 1620771 soit 49% de la population générale. Cette étude est une analyse rétrospective des cas de PFA survenus dans cette population de moins de 15 ans et notifiés de 2008 ŕ 2012 ŕ partir des données du service de surveillance épidémiologique du Ministčre de la Santé Publique.
Organisation du systčme de surveillance des PFA
Le systčme de surveillance des PFA a été mis en place en Mauritanie ŕ partir de 1998 et s’est progressivement consolidé ŕ la faveur de l’effort global pour l’éradication de la poliomyélite. Les activités de surveillance des PFA sont intégrées aux activités de surveillance des autres maladies épidémiques et sont mises en śuvre ŕ tous les trois niveaux de la pyramide sanitaire. Elles sont mises en śuvre de façon passive et/ou active, ŕ la fois dans les structures sanitaires publiques et privées et dans la communauté. La surveillance passive se déroule lors des consultations courantes des malades dans les formations sanitaires tandis que pour la surveillance active, les visites des sites de surveillance sont effectuées périodiquement pour faire une revue des registres de consultation et d’hospitalisation en vue de rechercher les cas qui seraient passés inaperçus. Il existe au total 580 sites de surveillance dans le pays parmilesquels25 sites de haute priorité qui sont visités de façon hebdomadaire, 67 sites de moyenne priorité visités de façon bimensuelle et 488 sites de faibles priorités visités mensuellement.
Niveau périphérique
Les chefs de poste de santé associent les membres de la communauté et les tradi-praticiens ŕ la surveillance de l’aire de santé. Dans sa forme passive, ils identifient les cas de PFA au cours des consultations courantes, notifient au Chef de District de Santé(Moughataa) et procčdent ŕ l’investigation et aux prélčvements de 2 échantillons avant le 14eme jour du début de la paralysie et ce dans un intervalle maximum de 24heures.
Les chefs de District de santé et leurs assistants en surveillance sont bien formés et assurent la formation continue des chefs de poste de santé, des membres de la communauté, des tradi-praticiens et des praticiens des autres médecines parallčles. Ils notifient également le niveau régional, participent également ŕ l’investigation et au prélčvement des échantillons de selles ainsi qu’ŕ l’examen du 60eme jour. Ils assurent la compilation des données et les transmet mensuellement agrégées au niveau Régional.
Niveau Régional
Au niveau régional(Wilaya), il existe un point focal régional qui est comptable des activités de surveillance des PFA dans la région. Il participe aux réunions périodiques au niveau central; il effectue les visites des sites de surveillance au niveau périphérique pour la surveillance active dans les hôpitaux et la formation des personnels impliqués dans le systčme ;il participe également ŕ l’investigation et au prélčvement des échantillons de selles et ŕ l’examen du 60eme jour des cas de PFA. Il assure la sensibilisation auprčs des autres prestataires parallčles ainsi que le plaidoyer auprčs des autorités administratives.
Niveau National
Le niveau national élabore et diffuse les supports de surveillance des PFA, collecte les données, analyse et diffuse ŕ tous les niveaux, assure la disponibilité des kits de prélčvement au niveau de tous les sites de surveillance, collecte les échantillons, prépare et envoie au laboratoire de référence ŕ Dakar, participe ŕ l’investigation des cas suspects des grands centres hospitaliers publics et privés de la capitale. Dans les établissements publics et privés de la ville de Nouakchott, les points focaux de surveillance des PFA sont chargés d’alerter lorsqu’un cas suspect est identifié.
Indicateurs de performance de la surveillance des PFA
L’analyse de la performance de la surveillance des PFA est faite ŕ l’aide des indicateurs standards dont les objectifs ont été fixés par l’OMS .Les indicateurs ci-dessous ont été analysés.
Indicateur 1: Le taux de PFA chez les enfants de moins de 15 ans. C’est le nombre de cas de PFA enregistrés pour 100000 enfants de moins de 15 ans. (Objectif OMS > 2);
Indicateur 2: Le pourcentage des cas de PFA pour lesquels 2 prélčvements sont recueillis dans les 14 jours (objectif OMS>80%) ;
Indicateur 3: Le pourcentage de cas de PFA pour lesquels un suivi ŕ 60 jours est effectué pour vérifier si le patient présente une paralysie résiduelle (objectif OMS>80%);
Indicateur 4: Le pourcentage des prélčvements arrivés au laboratoire moins de 3 jours aprčs leur envoi (Objectif OMS>80%);
Indicateur 5: Le pourcentage des prélčvements de selles arrivés au laboratoire dans de bonnes conditions (température<8°c, volume des selles, absence de dessiccation) (Objectif OMS>80%);
Indicateur 6: Pourcentage des prélčvements pour lesquels les résultats sont envoyés dans les 28 jours aprčs leur réception au laboratoire (objectif OMS>80%);
Indicateur 7: Pourcentage des prélčvements pour lesquels un entérovirus non poliovirus est isolé (objectif OMS>10%);
Indicateur 8: Pourcentage des cas investigués dans les 48heures aprčs la notification (Objectif OMS>80%).
Analyse des données
Les données ont été analysées ŕ l’aide du logiciel Epi info version 3.4.3 (CDC Atlanta). Cette analyse a permis de décrire la présentation épidémiologique des cas de PFA et d’évaluer les indicateurs de la performance du systčme de surveillance. Les graphiques ont été faites ŕ l’aide d’Excel 2007.
Epidémiologie: Le nombre de cas de PFA rapportés durant la période a été de 319 soit une incidence moyenne de 4.61/100000 enfants de moins de 15 ans par an. L’âge moyen était de 4 ans (E.T. ±4ans). 77.4% des cas avaient l’âge inférieur ou égal ŕ 5ans. 5.3% avaient un âge supérieur ŕ 10ans et 17.3% un âge supérieur ŕ 5 ans et inférieur ou égal ŕ 10ans.Le ratio sexe était de 1.21 (1.21 pour les PFA non polio et 1.25 pour les PFA confirmés PVS) en faveur des garçons (Tableau 1).18 cas de PFA ont été confirmés poliovirus sauvage dont 6 en 2009 et 12 en 2010 et tous d’importation. L’âge moyen était de 3.4 ans (E.T ±2.6 ans). 44,4%étaient des filles et 55.5% garçons. Cette proportion était proche de celle des PFA non polio (45.1% versus 54.9%) (Tableau 1). Les cas de PFA étaient classés en fonction du nombre de doses du vaccin orale reçues, 61% avaient reçu au plus une dose de VPO pour les cas de PFA confirmés polio contre 7.4% pour les PFA non polio. Aucune discrimination de genre n’a été observé sur la population des PFA ayant reçu une dose au plus (ratio-sexe = 16/17=0.94) (Tableau 2). La distribution des cas cumulés par mois montre une importante notification des cas PFA pendant la période de Février ŕ juillet alors que l’incidence des cas confirmés a été plus importante entre Novembre et Février. Cependant, on note une importante notification qui a suivi le déclenchement de l’épidémie en 2009 (Figure 1). Aprčs investigation de l’ensemble des cas de PFA qui ont été notifiés, la fičvre était présente pour 272 cas des PFA non polio soit 90% tant dis que ce pourcentage était de 85% pour les cas PVS. Cette fičvre ŕ progresser en 3 jours pour tous les cas de PVS et pour 82,7% des cas de PFA non polio. Le taux d’hospitalisation était de 13.6% pour les cas de PFA non polio contre 89% pour les PFA qui ont été confirmés PVS. Dans tous les deux groupes, les membres de prédilection étaient d’abord l’un des 2 membres inférieurs de façon alternative (46.8%), ensuite les deux membres inférieurs ŕ la fois (22.2%). En troisičme lieu, un membre supérieur et un membre inférieur de façon asymétrique (5.3%) et en quatričme lieu, tous les 4 membres (4.6%). (Tableau 3). Le diagnostic final des cas de PFA non polio n’était pas rapporté pendant toute la période de l’étude, cependant, 2 cas ont été classés compatible et un cas de paralysie associée ŕ la vaccination contre la polio a été rapporté en 2012 chez un enfant féminin de 3ans ayant reçu sa premičre dose de VPO. Cette paralysie a évolué de façon progressive sur les deux membres inférieurs et était associée ŕ la fičvre.
Performances de la surveillance: 4 indicateurs n’ont pas atteint les performances escomptées : Le pourcentage des échantillons arrivés au laboratoire national moins de 3 jours aprčs les prélčvements est resté en deçŕ des objectifs, variant entre 40% et 70%. IL en est de męme des Districts de santé ayant notifies au moins un cas (50 ŕ 68%). Le pourcentage des prélčvements dans lesquels un entérovirus non polio a été isolé a connu une évolution en dents de scie avec des valeurs de 0.0% en 2008 et en 2010 et 1.9% en 2011, mais supérieur ŕ10% en 2009 et 2012. L’examen de suivi du60emejour n’a concerné que les cas dont l’échantillon était jugé inadéquat au laboratoire (Tableau 4).
La surveillance des PFA est le « Gold standard » pour le contrôle de la circulation du PVS et, pour cette raison, elle doit ętre précise ŕ la fois dans la continuité de toutes les démarches de détection, d’investigation et de suivi, mais aussi d’enregistrement et de sécurisation des informations et des données qui en découlent. Dans le meilleur des cas,et c’est souvent ainsi dans les pays assez développés, chaque cas de PFA doit avoir son diagnostic précis au terme d’une investigation clinique approfondie, accompagnée d’une batterie d’examens des plus simples au plus sophistiqués en fonction de l’étiologie recherchée. Dans le moindre des cas, ŕ chaque cas de PFA doit correspondre un diagnostic le plus probable! Le comité d’experts polio a été recommandé et installé dans les pays pour d’une part, parvenir ŕ cette fin. La plupart des pays aujourd’hui indemnes de polio virus sauvage sont parvenus au moins ŕ déterminer le diagnostic le plus probable de chaque cas de PFA pendant la phase terminale de la libération. En dehors des 18 cas qui ont été confirmés poliovirus sauvage dont 6 en 2009 et 12 en 2010, aucun diagnostic final n’a été rapporté pour les autres 301 cas de PFA notifiés en Mauritanie depuis la certification « polio free » de 2007. L’examen de suivi pratiqué ŕ partir du 60eme jour du début de la paralysie ŕ la recherche d’une paralysie résiduelle permet au comité d’experts de parvenir ŕ la classification finale des cas, et éventuellement, parvenir ŕ un diagnostic certain ou au diagnostic le plus probable. Pendant la période de l’étude, cet examen de suivi était restreint seulement au cas dont les échantillons étaient jugés inadéquats au laboratoire dans le but de classifier sans pour autant parvenir ŕ un diagnostic final. Par conséquent, la prévalence des étiologies liées aux PFA en Mauritanie est méconnue. Cependant, comparativement ŕ la plupart des études, 77.4% ont un âge inférieur ŕ 5ans contre, 82.5% ŕ akwa ibom (au Nigeria) [9], 90% en Inde [10], 74.3% ŕ Ibadan ( au Nigeria) [11] 37% ŕ Marches (Italy) [12], 40% ŕ Hamadan en Iran [13]. La fičvre est présente pour 21.6% dans une série de 88 cas ŕ hamadan ŕ l’Ouest de l’Iran [13]. 84% ont une progression complčte en 4 jours contre 82% en 3 jours dans notre série [13]. Il n’y a pas une prédilection du genre quelque soit le groupe d’âge. On constate que les PFA sont notifiés intensément au début de l’année avec un pic régulier dčs la fin du mois de Février jusqu´ŕ la fin du mois de Juillet. Cette période correspond aussi ŕ la période de soudure en Mauritanie, ce qui permet d’envisager l’hypothčse d’un lien écologique avec un changement brusque de climat et de régime alimentaire. L’hypothčse alternative étant peut ętre une notification en excčs en début d’année dans le but d’atteindre le taux minimal de l’indicateur de référence qui est de 2cas de PFA pour 100000 enfants de moins de 15 ans par année et un relâchement lorsque l’indicateur est déjŕ atteint. Cette derničre hypothčse est renforcée par le fait que les pics de notification des PFA ont été trčs importants les mois qui ont suivi les épidémies de 2009 et 2010. (Figure 2). Durant toute la période 30 ŕ 50% de Districts de santé sont silencieux chaque année ce qui pourrai bien représenter une menace pour la capacité de détection d’un PVS par le systčme de surveillance. La qualité des prélčvements des selles qui arrivent au laboratoire est déterminante pour le succčs de la surveillance de PFA car de cette qualité découle la capacité de détecté un virus s’il existe. Bien que cet indicateur soit resté au-dessus des 80% tel que recommandé par l’OMS, non seulement les délais d’acheminement au laboratoire n’ont pas été satisfaisants (40 ŕ 70%) mais aussi, cela ne s’est pas traduite au niveau des résultats des investigations en 2008, 2009 et 2010 en ce qui concerne le pourcentage des entérovirus non polio dans les selles qui doit ętre supérieur ŕ 10%. Ceci pourrait se justifier soit par des limites dans l’appréciation de la qualité des échantillons de selles soit dans le report des résultats des investigations des échantillons dans la banque des données.
Les PFA qui ont été notifiés en Mauritanie de 2008 ŕ 2012 présentent tableau clinique qui est classique, et sont notifiés avec un pic régulier en début des périodes de soudure (Février-Juillet) suggérant l’hypothčse d’un lien écologique avec les changements de climat et de régime alimentaire. Les performances des indicateurs de la surveillance des PFA sont ŕ améliorer, notamment: 1) La compréhension des critčres de jugement de la qualité des échantillons. 2) L’examen de laboratoire et l’interprétation des résultats. 3) La détermination du diagnostic final pour chaque cas de PFA non polio. 4) L’enregistrement des informations dans la base des données.
Les auteurs ne déclarent aucun conflit d’intéręt.
Jean Gérard Tatou Doumtsop: Nettoyage et analyse des données, rédaction du draft et du manuscrit final Ishagh Khalef: Lecture critique et correction du draft et du manuscript final Med Lemine Brahim Diakite: Collecte, nettoyage et archivage des données Naouri Boubker : lecture et correction du draft et du manuscript final.Tous les auteurs ont lu et approuvé la version finale du manuscrit.
Les auteurs remercient sincčrement tout le personnel du Ministčre de la Santé Publique de Mauritanie en particulier celui chargé de la surveillance des PFA ainsi que le personnel du bureau Pays de L’OMS ŕ Nouakchott.
Tableau 1: Fréquence des PFA par groupe d’âges et par sexe
Tableau 2: Fréquence de PFA par nombre de doses de VPO reçu et par sexe
Tableau 3:
Caractéristiques cliniques
des cas de PFA
Tableau 4: Les indicateurs des performances de la surveillance des PFA en Mauritanie, 2008-2012
Figure 1: Incidence mensuelle des PFA notifiés en Mauritanie, 2008-2012
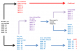
Figure 2: Diagramme de flux montrant la classification virologique des cas de PFA en Mauritanie
- WHO. Bulletin de liaison du Bureau de l’OMS en Mauritanie. 2009. Geneva. WHO.
- Okwo-Bele JM, Lobanov A, Biellik RJ, Birmingham ME, et al. Overview of Poliomyelitis in the African Region and Current Regional Plan of Action. JID. 1997; 175(Suppl 1):S10-5. PubMed | Google Scholar
- Marx A, Glass JD, Sutter RW, et al. Differential Diagnosis of Acute Flaccid Paralysis and its Role in Poliomyelitis Surveillance. Epidemiol Rev. 2000; 22(2):298-316. PubMed | Google Scholar
- World Health Organization. Polio: The beginning of the end. 1997. Geneva. WHO.
- WHO. Global eradication of poliomyelitis by the year 2000, In: Forty first world health assembly: Resolutions and decisions annexes. 2-13 May, 1988. Geneva. World Health Organization. PubMed | Google Scholar
- Shibuya K, Murray CJL. Poliomyelitis, In: The global epidemiology of infectious diseases Volume 4, Edited by: Murray CL, Lopez AD, Mathers CD. 2004. Geneva. World Health Organisation.
- WHO. Global Polio Eradication Initiative: Strategic Plan 2004–2008. 2003. Geneva. WHO.
- Bureau Central du Recensement. Résultats provisoires du troisičme recensement général de la population et de l’habitat. Juin 2001. Nouakchott. BCR.
- Bassey BE, Gasasira A, Mitula P, Frankson UU, Adeniji JA, et al. Surveillance of acute flaccid paralysis in Akwa Ibom State, Nigeria 2004-2009. The Pan African Medical Journal. 2011; 9:32. PubMed | Google Scholar
- Kapoor A, Ayyagari A, Dhole TN. Non-polio enteroviruses in acute flaccid paralysis. Indian J Pediatr. 2001; 68(10):927-929. PubMed | Google Scholar
- Tal-hatu K Hamzat and Temiloluwa T Omotade. Acute flaccid paralysis: a five year review of cases managed by physiotherapy at the University College Hospital, Ibadan. Afr J Health Sci. 2006; 13(1-2):28-32. PubMed | Google Scholar
- D'Errico MM, Barbadoro P, Bacelli S, Esposto E, et al. Surveillance of acute flaccid paralysis in the Marches region (Italy) 1997 –2007. BMC Infectious Diseases. 2008; 8:135. PubMed | Google Scholar
- Poorolajal J, Ghasemi S, Farahani LN, Hosseini AS, et al. Evaluation of Acute Flaccid Paralysis in Hamadan, Iran from 2002 to 2009. Epidemiology and Health. 2011; 33:e2011011. PubMed | Google Scholar