Les fistules śsotrachéales congénitales isolées ŕ propos de 2 cas
Imad El Biache, Maryem Lechqar, Mohammed Rami, Youssef Bouabdallah
Corresponding author: Imad El Biache, Chirurgie Pédiatrique, Centre Hospitalier Universitaire Hassan II, Fčs, Maroc 
Received: 03 Feb 2014 - Accepted: 10 Apr 2014 - Published: 22 Apr 2014
Domain: Clinical medicine
Keywords: Fistule śso-trachéale isolée, Transit oesophagien, cervicotomie
©Imad El Biache et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Imad El Biache et al. Les fistules śsotrachéales congénitales isolées ŕ propos de 2 cas. Pan African Medical Journal. 2014;17:304. [doi: 10.11604/pamj.2014.17.304.3958]
Available online at: https://www.panafrican-med-journal.com//content/article/17/304/full
Les fistules śsotrachéales congénitales isolées ŕ propos de 2 cas
Imad El Biache1,&, Maryem Lechqar1, Mohammed Rami1, Youssef Bouabdallah1
1Chirurgie Pédiatrique, Centre Hospitalier Universitaire Hassan II, Fčs, Maroc
&Auteur correspondant
Imad El Biache, Chirurgie Pédiatrique, Centre Hospitalier Universitaire Hassan II, Fčs, Maroc
Les auteurs rapportent 2 cas de fistules oesotrachéales isolées sans atrésie de l'oesophage, colligés au service de chirurgie pédiatrique au CHU Hassan II de Fčs au Maroc entre 2008 et 2013. Il s'agit d'une anomalie rare représentée par un fin canal ascendant entre l'oesophage et la face postérieure de la trachée, ŕ la hauteur du défilé cervico-thoracique. Elle se manifeste cliniquement par une symptomatologie respiratoire parfois digestive. Le diagnostic a été confirmé par le transit oesophagien dans les 2 cas et a permis aussi de déterminer le sičge de la fistule. Le traitement était chirurgical, il a permis de supprimer la communication anormale entre l'oesophage et la trachée par un abord cervical avec interposition musculaire dans les 2 cas. Les suites post-opératoires et l'évolution ŕ long terme étaient simples. Le but de ce travail est d'exposer les différents moyens diagnostique et thérapeutique.
Une fistule oesotrachéale peut exister sans atrésie de l'oesophage, mais cette forme ne représente que 4% des anomalies congénitales de l'oesophage [1]. Une fois le diagnostic confirmé, il faut rechercher les malformations associées notamment celles de l'appareil respiratoire qui sont assez fréquentes [2]. Le traitement est toujours chirurgical et doit ętre précoce pour un meilleur pronostic [3].
Observation 1
C.W, nourrisson de 14 mois, en cours de vaccination, hospitalisé pour broncho-pneumopathies récidivantes. Son histoire de la maladie remonte ŕ la naissance par des fausses routes aggravées 2 semaines aprčs par des épisodes de bronchites ŕ répétition, traitées ŕ maintes reprises par antibiothérapie et traitement symptomatique sans amélioration. L'enfant fut adressé en pédiatrie pour suspicion de reflux gastro-oesophagien oů un TOGD a été réalisé montrant une FOT en regard de D2 (Figure 1). A l'admission, l'examen clinique a noté des râles ronflants bilatéraux ŕ l'auscultation pulmonaire. La radiographie pulmonaire a visualisé une opacité lobaire moyenne droite. Une fibroscopie oesophagienne préopératoire a permis de repérer la fistule avec mise en place d'une sonde gastrique s'arrętant au niveau de la fistule. La chirurgie s'effectue par cervicotomie droite avec suture sur l'oesophage sur sonde gastrique tutrice et mise en place d'un patch musculo-aponévrotique entre la trachée et l'oesophage, les suites postopératoires étaient simples, un TOGD de contrôle a 1 mois montre l'absence de trajet fistuleux.
Observation 2
D.A, âgée de 21 mois, dans ses antécédents, on retrouve la notion de broncho-pneumopathies ŕ répétition depuis la naissance avec des fausses routes et des accčs de cyanose au moment des tétés. L'enfant a été bilanté dans une autre formation et y a bénéficié d'une gastrostomie puis nous a été référé pour complément de prise en charge. L'examen clinique trouve des râles ronflants ŕ gauche, le cliché thoracique note un syndrome bronchique basal gauche. L'IRM thoracique a douté sur une communication oesotrachéale ŕ hauteur de D2-D3 du côté droit. Un TOGD a objectivé une FOT (Figure 2). Une cervicotomie droite avec fermeture de la fistule (Figure 3) et interposition d'un lambeau du muscle omohyoďdien entre l'oesophage et la trachée ont été réalisés. Les suites post opératoires ont été simples avec un TOGD de contrôle qui est revenu tout ŕ fait normal (Figure 4). Une fermeture de la gastrostomie a été réalisée 3 mois plus tard.
Dans cette série de 2 cas, l'âge moyen du diagnostic de FOT était de 17,5 mois. Cependant l'anamnčse a montré que la FOT était toujours symptomatique dčs la naissance. Un TOGD a été réalisé pour les 2 patients et montrait une opacification trachéale. L'intervention a été réalisée dans les 2 cas par cervicotomie droite avec fermeture de la fistule et interposition d'un lambeau musculo-aponévrotique. L'alimentation orale a toujours été reprise aprčs un contrôle radiologique de la suture digestive. Aucune complication ŕ type d'encombrement bronchique persistant ou de fausses routes faisant craindre une récidive de la FOT n'a été notée chez les 2 patients.
La fistule oeso-trachéale est une anomalie rare représentée par un fin canal ascendant entre l'oesophage et la face postérieure de la trachée, ŕ la hauteur du défilé cervico-thoracique [4].
Embryologiquement, vers la quatričme semaine, le diverticule respiratoire apparaît, puis le septum oesophagotrachéal sépare progressivement le primordium respiratoire en avant, et l'oesophage en arričre. Les anomalies de séparation de ces structures sont ŕ l'origine des fistules oesotrachéales [5]. Son incidence serait de 1/50 000 ŕ 1/80 000 naissances [6]. Des facteurs génétiques, environnementaux et tératogčnes y seraient impliqués [5,6].
Il existe une discrčte prédominance masculine. Les malformations associées sont fréquentes, proches de celles qui sont observées dans les atrésies de l'oesophage. Elles entrent parfois dans le cadre du syndrome de VACTERL [1,5].
La fistule empreinte un trajet ascendant d'arričre en avant justifiant ainsi l'appellation de fistule en H (bien qu'il s'agisse plutôt d'un N). La FOT est courte et son calibre est de quelques millimčtres.
Le sičge de la fistule est cervical bas dans 70 ŕ 90% des cas se projetant entre C6 et D4 [7]. Les signes cliniques varient en fonction de l'âge auquel est fait le diagnostic et du calibre de la fistule mais ils sont évocateurs lorsqu'ils réunissent la triade de Helmsworth et Pryles associant toux et cyanose ŕ la déglutition, ballonnement abdominal et pneumopathies ŕ répétition. Cette triade par contre n'est pas constante, seuls la toux et la suffocation ŕ la déglutition sont constamment rapportées et qui sont suffisantes pour évoquer le diagnostic de FOT. Le diagnostic est souvent retardé malgré les consultations précoces vu qu'on retrouve les męmes symptômes dans les broncho-pneumopathies et le reflux gastro-oesophagien [1,5,8].
Le recours aux examens radiologiques et endoscopiques reste le moyen le plus approprié pour affirmer avec certitude la FOT ainsi que sa topographie. Le cliché sans préparation du thorax peut montrer, sur l'incidence de profil, une pneumatisation anormale de l'oesophage et des signes non spécifiques de pneumopathie. Une distension aérique de l'estomac et des premičres anses gręles peut ętre présente sur le cliché d'abdomen sans préparation [1,9].
La certitude diagnostique repose sur la visualisation directe de la fistule par opacification. Il est indispensable de réaliser une étude cinétique par radiocinéma plus performant que le transit oeso-gastro-duodénal. L'incidence de profil est la plus adéquate. Il ne faut pas hésiter ŕ renouveler l'examen quelques jours plus tard, Beasley et Meyers rapportent une série de 30 fistules en H oů ils ont fait le diagnostic dčs le premier TOGD dans 73% des cas, et dans 100% des cas ŕ la troisičme tentative pour certains patients [1,10].
La trachéoscopie est plus contributive au diagnostic que l'oesophagoscopie ŕ cause des replis muqueux sur le versant oesophagien qui masque l'orifice de la fistule. Au cours de cet examen, on peut injecter du bleu de méthylčne dans l'oesophage et voir s'il apparait dans la trachée.
Si la trachéoscopie est réalisée en préopératoire immédiat, il peut ętre utile de cathétériser la fistule par une sonde de Fogarty qui aidera ŕ son repérage peropératoire [11]. D'autres méthodes, peu utilisées, ont été décrites telle la mesure de la pression partielle intragastrique en oxygčne, le test de bullage, la tomodensitométrie et l'imagerie par résonnance magnétique.
Le traitement des FOT est toujours chirurgical dont le but est la suppression de la communication entre l'oesophage et la trachée. La date de l'intervention dépend de l'état respiratoire et nutritionnel de l'enfant.
La voie d'abord est une cervicotomie antérolatérale droite basse chez un patient correctement installé : décubitus dorsal, billot sous les épaules, tęte tournée vers la gauche. L'axe trachéo-oesophagien est abordé en réclinant en dehors le muscle sterno-cléido-mastoďdien et le paquet jugulocarotidien. La dissection de l'espace intertrachéo-oesophagien conduit sur la fistule tout en faisant trčs attention aux nerfs récurrents. La fistule ainsi repérée est sectionnée au dépends de l'oesophage. Certains auteurs préconisent une interposition musculo-aponévrotique entre l'oesophage et la trachée afin de limiter le risque de récidive [1,6].
La morbidité postopératoire se manifeste essentiellement par : la parésie récurrentielle généralement transitoire, trachéomalacie, atélectasies, reflux gastro-'oesophagien et sténose de l'oesophage [6,12].
La récidive de la fistule reste une complication rare. Cette morbidité est actuellement maitrisée grâce ŕ la bonne préparation pulmonaire et nutritionnelle préopératoire et au choix correct de la voie d'abord qui évite la dissection excessive de la trachée et limite le risque de récidive de la fistule. A long terme, la guérison est obtenue sans séquelles [1,5].
Devant une symptomatologie respiratoire récidivante ou survenant notamment au cours de l'alimentation, il faut savoir évoquer la fistule oesotrachéale. Une fois suspectée, les examens complémentaires doivent la confirmer. Un traitement chirurgical précoce et bien conduit est la clé d'une guérison sans séquelles.
Les auteurs ne déclarent aucun conflit d'intéręts.
Chacun des auteurs a contribué par l'apport d'images, la recherche d'articles sur le sujet ŕ la correction de cet article.
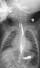
Figure 1: Transit œsophagien
qui objective une fistule oeso-trachéale se projetant à hauteur
de la première vertèbre dorsale
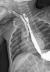
Figure 2:
TOGD qui montre l'opacification de l'arbre trachéo-bronchique témoignant
de la fistule śsotrachéale
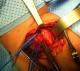
Figure 3:
Aspect per-opératoire de la communication anormale entre l’œsophage
et la trachée
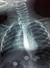
Figure 4:
TOGD post opératoire de contrôle ne montrant pas de fistule
oeso-trachéale
- Mcheik JN, Levard G. Pathologie chirurgicale congénitale de l'oesophage: Encyclopédie médico-chirurgicale. 2001; 4-017- A- 10 P16. Google Scholar
- Dyon JF, De Marliave H, Bacle B, Bensalah S. Les fistules aérodigestives congénitales rares. Chir Pédiatr. 1984 ; 25 :234-244. PubMed | Google Scholar
- Geiss S, Clavert JM, Bientz J et al. Fistules oesotrachéales isolées. Chir Pédiatr. 1984; 29: 205-7. PubMed | Google Scholar
- Guy B, Chantelot D, Louis Salle B. Néonatologie. 2003 P190.
- Genty E, Attal P, Nicollas R, Roger G, Triglia JM, Garabedian EN, et al. Congenital tracheoesophageal fistula without oesophageal atresia. Int J Pediatr Otorhinolaryngol. 1999 May 25;48(3):231-8. PubMed | Google Scholar
- Crabbe DCG. Isolated tracheal- oesophageal fistula. Paediatr Respir Rev. 2003 Mar; 4(1):74-8. PubMed | Google Scholar
- Chavrier Y, Revillon Y. Les fistules oesotrachéales congénitales chez l'enfant. Chir Pédiatr. 1984; 25 :228 - 233. PubMed | Google Scholar
- Rhabbour M, Zeudja Tcheutchoua C, Juricic M, Moulie N, Netter JC, Petrus M. Fistules oesotrachéales isolées. Ann Pediatr. 1995; 42 (9) :572-5. PubMed | Google Scholar
- Sundar B, Guiney E J, Barry O'Donnell. Congenital H-type trachea oesophageal fistula. Archives of disease in childhood. 1975; 50: 862. Google Scholar
- Beasley SW, Myers NA. The diagnosis of congenital trache-oesophageal fistula. J pediatr surg. 1988; 23:415-417. PubMed | Google Scholar
- Audry G, Daude F, Loc'h P, Grimfeld A, Montagne JP, Gruner M. Récidives postopératoire de fistule oesotrachéale; Intéręt du cathétérisme peropératoire de la fistule par trachéoscopie : A propos de 10 cas. Chir pédiatr. 1989; 30 :77-81. PubMed | Google Scholar
- Yasbek S, Dubuc M. Fistules trachéo-oesophagiennes congénitales sans atrésie de l'oesophage. Chir Pediatr. 1983;24(2);113-6. PubMed | Google Scholar