La tuberculose cutanťe: observation de six cas confirmťs au CHU Souro SANOU (CHUSS) de Bobo-Dioulasso (Burkina Faso)
Jean Baptiste Andonaba, Fatou Barro-Traorť, Tťnť Yamťogo, Boukary Diallo, Nina Korsaga-Somť, Adama Traorť
Corresponding author: Dr Andonaba Jean Baptiste, Institut Supťrieur des Sciences de la Santť/ Universitť Polytechnique de Bobo-Dioulasso. Service de Dermatologie du Centre Hospitalier Universitaire Souro Sanou (CHUSS). Adresse: 01 BP : 676 Bobo-Dioulasso 01 Burkina Faso 
Received: 03 Sep 2013 - Accepted: 25 Sep 2013 - Published: 11 Oct 2013
Domain: Clinical medicine
Keywords: Tuberculose, peau, ganglion, Burkina Faso
©Jean Baptiste Andonaba et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Jean Baptiste Andonaba et al. La tuberculose cutanťe: observation de six cas confirmťs au CHU Souro SANOU (CHUSS) de Bobo-Dioulasso (Burkina Faso). Pan African Medical Journal. 2013;16:50. [doi: 10.11604/pamj.2013.16.50.3315]
Available online at: https://www.panafrican-med-journal.com//content/article/16/50/full
Original article 
La tuberculose cutanťe: observation de six cas confirmťs au CHU Souro SANOU (CHUSS) de Bobo-Dioulasso (Burkina Faso)
La tuberculose cutanťe: observation de six cas confirmťs au CHU Souro SANOU (CHUSS) de Bobo-Dioulasso (Burkina Faso)
Jean Baptiste Andonaba1,&, Fatou Barro-Traorť2, Tťnť Yamťogo1, Boukary Diallo1, Nina Korsaga-Somť2, Adama Traorť2
1Service de dermatologie, Centre Hospitalier Universitaire Souro Sanou, Bobo-Dioulasso, Burkina Faso, 2Service de dermatologie, Centre Hospitalier Universitaire Yalgado Ouťdraogo, Ouagadougou, Burkina Faso
&Auteur correspondant
Dr Andonaba Jean Baptiste, Institut Supťrieur des Sciences de la Santť, Universitť Polytechnique de Bobo-Dioulasso. Service de Dermatologie du Centre Hospitalier Universitaire Souro Sanou (CHUSS). Adresse: 01 BP : 676 Bobo-Dioulasso 01 Burkina Faso
La localisation cutanťe de la maladie tuberculeuse demeure une forme rare et reprťsente seulement 2,1 % des localisations. L'objet de cette ťtude est de rapporter le profil ťpidťmiologique, anatomoclinique et ťvolutif des cas de tuberculose ganglio-cutanťe diagnostiquťs dans un CHU au Burkina Faso. La frťquence de la tuberculose cutanťe est trŤs faible au CHUSS. Six cas ont ťtť diagnostiquťs entre 2004 et 2010, soit une frťquence de un cas par an. La durťe d'ťvolution des cas allait de deux jusqu'ŗ dix ans avant leur diagnostic. Les lťsions observťes ťtaient: trois scrofulodermes, trois gommes, une tuberculose testiculaire associťe ŗ un mal de Pott, un cas de polyadťnopathies et des cicatrices atropho-rťtractiles dans la plupart des cas. Sur le plan anatomopathologique, des granulomes tuberculoÔdes ont ťtť mis en ťvidence dans tous les cas avec une forte rťaction tuberculinique ŗ l'IDR. Sous antituberculeux pendant six mois, l'ťvolution a ťtť bonne dans tous les cas mais au prix de sťquelles cutanťes cicatricielles inesthťtiques. Son ampleur reste peut-Ítre encore mťconnue. Le renforcement du plateau technique du CHU et une bonne collaboration interdisciplinaire contribuerait ŗ un meilleur diagnostic et prise en charge de cette affection.
Le Mycobacterium tuberculosis ou bacille de Koch (BK) est rťputť pour sa prťdilection ŗ atteindre plusieurs organes. Sa localisation phare, ŗ l'origine de la tuberculose pulmonaire, est un problŤme majeur de santť publique [1]. Certaines localisations extrapulmonaires, classiquement peu frťquentes, ont vu leur frťquence croÓtre dans les pays oý l'infection par le VIH est importante; c'est notamment le cas de la tuberculose pleurale [2]. La localisation cutanťe de la maladie demeure une forme rare et reprťsente seulement 2,1 % des localisations [3]. Son diagnostic est difficile en raison du polymorphisme des tableaux anatomocliniques et de la multiplicitť des diagnostics diffťrentiels [4]. L'objet de cette ťtude est de rapporter le profil ťpidťmiologique, anatomoclinique et ťvolutif des cas de tuberculose cutanťe diagnostiquťs dans un CHU au Burkina Faso.
Cas 1
†
Madame D.D., ‚gťe de 20 ans, femme au foyer, a consultť dans le service de dermatologie du CHUSS en 2004 pour des ulcťrations cutanťes, des cicatrices rťtractiles et un œdŤme gťnital. Les antťcťdents notaient une cicatrice de BCG et une absence de contage et d'antťcťdent personnel de tuberculose. Le parcours thťrapeutique a durť environ huit ans avec divers traitements anti syphilitique, anti chlamydia. A l'examen, l'ťtat gťnťral ťtait relativement conservť avec une notion d'amaigrissement non chiffrť et une tempťrature ŗ 37įC. La rťgion cervicale, les membres supťrieurs ťtaient le siŤge d'ťcrouelles et de cicatrices rťtractiles. La cuisse gauche ťtait le siŤge d'une gomme en voie de ramollissement. On notait un esthiomŤne de la vulve avec efflorescence de micronodules blanch‚tres de tailles variables (Figure 1). Par ailleurs on a observť des adťnopathies inguinales et cervicales infra-centimťtriques. La sťrologie pour le VIH, la sťrologie syphilitique, la recherche mycologique et la recherche d'antigŤnes de chlamydiae ťtaient nťgatives. Les radiographies du squelette et du thorax et l'ťchographie abdominales ťtaient normales. La culture sur milieux de Lowenstein n'a pas pu Ítre faite pour absence de rťactifs et de milieux. L'intradermorťaction (IDR) ŗ la tuberculine ťtait fortement positive (15 mm) et l'histologie a confirmť le diagnostic de tuberculose cutanťe en montrant un granulome tuberculoÔde avec des cellules gťantes (follicule de Koester caractťristique). Le traitement antituberculeux basť sur la quadrithťrapie par isoniazide, rifampicine, ťthambutol (E) et pyrazinamide (Z) pendant 2 mois, puis l'isoniazide (H) et la rifampicine (R) pendant 4 mois (2 ERH, 4RH), avec le suivi conjoint d'un pneumologue a permis une guťrison avec sťquelles ŗ types d'esthiomŤne de la vulve, de lťsions atropho-cicatricielles et des brides rťtactiles (Figure 2).†
Cas 2†
Madame K.S., 30 ans, femme au foyer, a ťtť adressťe dans le service de dermatologie en 2005 par un gynťcologue pour des nodules et un 'dŤme de la vulve. Les antťcťdents ťtaient sans particularitť avec une notion d'amaigrissement non chiffrť. Le parcours thťrapeutique a ťtť long (dix ans). Elle a reÁu ŗ deux reprises un traitement anti lťpreux, des traitements anti syphilitiques et anti chlamydia sans succŤs. On notait une tempťrature ŗ 37įC et un amaigrissement non chiffrť. A l'examen on a retrouvť des cicatrices atrophiques et rťtractiles sur les deux aires inguinales, un esthiomŤne de la vulve, une gomme ulcťrťe de la cuisse droite et une efflorescence de nodules de tailles variables sur la vulve avec un prurit important. On a ťgalement observť des micro-adťnopathies inguinales. L'IDR ŗ la tuberculine ťtait fortement positive (16mm). L'histologie a confirmť le diagnostic. Les autres examens ťtaient sans particularitť. La thťrapie anti tuberculeuse (2 ERHZ, 4 RH), a permis une guťrison avec des sťquelles (esthiomŤne, cicatrices atrophiques et rťtractiles). Le bťnťfice fonctionnel du traitement ťtait largement supťrieur au bťnťfice physique.†
Cas 3†
Monsieur N.D., ‚gť de 48 ans, cultivateur, nous a ťtť adressť de la chirurgie en 2005 pour un lymphoedŤme scrotal. Dans les antťcťdents on avait une notion de contage lointain sans cicatrices de BCG. A l'examen, on retrouvait un ťtat gťnťral conservť avec une notion d'amaigrissement non chiffrť, un esthiomŤne du testicule dont le diamŤtre atteignait 10 cm, suintant avec peau lisse, des cicatrices rťtractiles sur les aires ganglionnaires inguinales et les fesses (Figure 3). Quelques adťnopathies inguinales non inflammatoires ťtaient observťes. Ces lťsions ťvoluaient depuis six ans. La radiographie du rachis a objectivť un mal de Pott lombaire (Figure 3). L'IDR ŗ la tuberculine ťtait fortement positive (16mm). L'histologie a confirmť le diagnostic de la tuberculose. Les autres examens ŗ la recherche d'autres localisations de la tuberculose, d'infection mycosique, chlamydienne et syphilitique ťtaient normaux. Sous la thťrapie anti tuberculeuse (2 ERHZ, 4 RH), l'ťvolution a ťtť favorable pour le mal de Pott et l'hydrocŤle vaginale au prix de cicatrices atropho-rťtractiles.†
Cas 4†
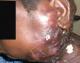
Mme A.K. ‚gťe de 52 ans, femme au foyer a ťtť hospitalisťe en 2007 dans notre service pour polyadťnites suppurťes cervicales sous angulo-maxillaires et occipitales (Figure 4), ťvoluant depuis cinq ans dans un contexte fťbrile (39į8). Elle avait ťtť hospitalisťe ŗ plusieurs reprises en mťdecine interne, en chirurgie gťnťrale et chirurgie maxillo-faciale; Deux biopsies pratiquťes n'ont pas ťtť contributives. Sous traitements locaux et association d'antibiotiques synergiques il y'avait des pťriodes de rťmission suivies de reprises ťvolutives. Dans les antťcťdents on retrouvait une notion de tuberculose dans l'entourage et une absence de Vaccination BCG. L'IDR ŗ la tuberculine ťtait fortement positive (18mm). L'histologie aprŤs une troisiŤme biopsie a confirmť le diagnostic de la tuberculose. Les autres examens ŗ la recherche d'autres localisations de la tuberculose et de pathologies associťes ťtaient normaux. La thťrapie anti tuberculeuse (2 ERHZ, 4 RH) a ťtť efficace et la guťrison a ťtť obtenu avec des cicatrices atropho-rťtractiles.†
Cas 5†
Mlle D.S, femme au foyer, ‚gťe de 23 ans sous ARV pour une infection ŗ HIV1 nous a ťtť adressťe par le service de gynťcologie en 2008, pour des ulcťrations chroniques et une altťration de l'ťtat gťnťral. Il n'y avait pas d'antťcťdents notables familiaux ou personnels chez cette patiente qui prťsentait ŗ l'examen des ulcťrations propres, indolores de tailles variables siťgeant sur les rťgions inguinales (Figure 5), l'abdomen et le dos et des cicatrices rťtractiles sur les aines ; ces lťsions ťvoluaient depuis environ deux ans avec des rťmissions, des rťcidives. La patiente ťtaient amaigrie et fťbrile (39į7C). On retrouvait de multiples adťnopathies axillaires et inguinales infra-centimťtriques. Le bilan radiologique n'a pas objectivť d'autres localisations. Les autres examens ŗ la recherche d'autres localisations de la tuberculose et d'autres pathologies ťtaient normaux. Le taux de CD4 ťtait bas 99/Ķl. L'IDR ŗ la tuberculine ťtait positive (14mm). L'histologie a confirmť le diagnostic au troisiŤme prťlŤvement. Sous la thťrapie anti tuberculeuse (2 ERHZ , 4 RH), l'ťvolution a ťtť favorable aux prix de cicatrices atrophie-rťtractiles inesthťtiques.†
Cas 6†
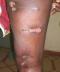
Mme B.Z., ťleveur, ‚gťe de 24 ans a consultť en 2010 dans le service de dermatologie pour de multiples ulcťrations suintantes ťvoluant depuis deux ans environ. Dans les antťcťdents de la patiente, on retrouvait une notion de contage lointain, sans cicatrices de BCG ni de primo infection tuberculeuse patente ŗ l'enfance. L'ťtat gťnťral ťtait conservť avec un amaigrissement non chiffrť et une fiŤvre au long cours (38į5 au cours de l'examen). Il s'agissait de lťsions nodulaires qui ťvoluaient vers le ramollissement, l'ulcťration et l'ťcoulement d'un liquide sťro-sanglant abondant (Figure 6). A l'examen, le flanc gauche, les deux bras et les deux cuisses ťtaient le siŤge de nombreuses lťsions d'‚ges diffťrents : gommes ramollies, ulcťrations rťcentes avec ťcoulement, ulcťrations en voie de cicatrisation, cicatrices atropho rťtractiles. L'IDR ŗ la tuberculine ťtait positive (15mm). Le diagnostic a ťtť confirmť par l'histologie. La sťrologie VIH est revenue positive (VIH1+) avec un taux de CD4 ŗ 200Ķl. Les autres examens ŗ la recherche d'autres localisations de la tuberculose et de pathologies associťes ťtaient normaux. La patiente a bťnťficiť de la thťrapie anti tuberculeuse (2 ERHZ , 4 RH), et a ťtť adressťe ŗ une structure spťcialisťe dans la prise en charge des PvVIH. L'ťvolution s'est faite vers la disparition des gommes et des ulcťrations; il persiste cependant de larges cicatrices atropho rťtractiles.
La frťquence de la tuberculose cutanťe est trŤs faible au CHUSS. La raretť de cette localisation du BK a ťtť largement dťcrite [2-5]. Cependant, des frťquences plus importantes, de 3 ŗ 29 cas par an ont ťtť dťcrites en Inde, au Pakistan et ŗ Sfax en Tunisie quoique cette affection reprťsentait en gťnťral moins de 1% des consultations de dermatologie en ces lieux [3]. L'extrÍme faiblesse du nombre de cas observť au CHUSS de Bobo-Dioulasso pourrait Ítre due ŗ un sous-diagnostic des cas dans un contexte d'insuffisance du plateau technique. Le CHUSS compte deux dermatologues pour une population desservie de 1 469 604 habitants (Rťgion des Hauts Bassins) et aucun anatomopathologiste. D'ťventuels prťlŤvements biopsiques doivent Ítre expťdiťs dans la capitale Ouagadougou situťe ŗ 360 km pour l'examen anatomopathologique et aux frais de patients souvent dťmunis et sans couverture sociale (assurance-maladie). Ceci pourrait expliquer l'errance diagnostique et thťrapeutique des patients, allant de deux jusqu'ŗ dix ans (cas 2), avant que le diagnostic de tuberculose cutanťe ne soit posť. Le caractŤre trainant de l'affection joint ŗ l'absence d'atteinte d'organes mettant en jeu le pronostic vital chez nos patients pourrait ťgalement expliquer cette longue ťvolution avant le diagnostic. Les formes cliniques que nous avons observťes sont comparables aux donnťes de la littťrature avec 4/6 cas de scrofuloderme (Figure 5). En effet, avec le lupus tuberculeux, le scrofuloderme constitue l'une des formes cliniques les plus frťquentes de la tuberculose cutanťe dans sa forme multibacillaire [1,6]. Les gommes tuberculeuses sont des lťsions rares, prťdominant aux membres infťrieurs et survenant classiquement sur un terrain dťbilitť, chez des enfants dťnutris ou des patients immunodťprimťs [2,4]. Le cas 1 de notre sťrie, une jeune femme de 20 ans, sans antťcťdent particulier, amaigrie, prťsentait un scrofuloderme et une gomme ulcťrťe de la cuisse. Si la recherche d'une infection au VIH s'est avťrťe nťgative chez cette patiente, la recherche d'une autre cause d'immunodťpression devrait complťter les explorations. Le cas 6 qui prťsentait une tuberculose cutanťe gommeuse ťtendue (Figure 6) avait une sťrologie VIH positive. Le paradoxe vient du cas 5 qui ťtait infectť par le VIH1 avec une immunodťpression sťvŤre et qui ne prťsentait que des scrofulodermes sans lťsions gommeuses.
†
L'IDR positive chez tous les cas et l'image histologique de granulome tuberculoÔde constituť d'un amas de cellules ťpithťlioÔdes et de cellules gťantes de Langhans, entourť d'un manteau de cellules mononuclťaires ainsi que l'altťration de l'ťtat gťnťral observťs chez nos patients viennent complťter le tableau [6]. Deux biopsies faites en chirurgie n'ont pas ťtť contributives (cas 4 et 5) ; en effet, ici comme ailleurs, les praticiens ne respectent pas toujours les normes en matiŤre de biopsie cutanťe en cas de tuberculose. Cette biopsie doit se faire en profondeur (jusqu'ŗ l'hypoderme) pour optimiser les rťsultats histopathologiques [4].†
Il faut cependant relever que le diagnostic bactťriologique manque ŗ ce tableau. Tigoulet rapporte toutefois la pauvretť des rťsultats bactťriologiques des ťtudes de certaines grandes sťries due d'une part ŗ la difficultť de rťalisation des cultures, d'autre part ŗ la probable stťrilitť des prťlŤvements bactťriologiques de certaines formes de tuberculose cutanťe plutŰt liťe ŗ une hyperrťactivitť immune [2]. Cette limite diagnostique ouvre ainsi un intťrÍt pour des nouvelles mťthodes diagnostiques telles que la PCR.†
Aucun enfant n'a ťtť retrouvť dans notre sťrie comme l'ont rapportť certains auteurs [3]. Depuis 2005, La couverture vaccinale du vaccin BCG est au-delŗ de 90% au Burkina Faso (OMS, statistiques par pays). La protection confťrťe par ce vaccin chez les enfants pourrait expliquer que des cas ne soient pas rencontrťs [4].†
Sur le plan thťrapeutique, le traitement de la tuberculose cutanťe repose sur les anti-bacillaires spťcifiques du BK et il est identique au traitement de la tuberculose pulmonaire. Plusieurs antibiotiques sont associťs pendant 3 ŗ 12 mois selon des schťmas thťrapeutiques propres ŗ chaque pays avec de bons rťsultats [2-6]. Dans notre sťrie, l'ťvolution a ťtť favorable dans tous les cas sous l'association en premiŤre phase de traitement d'ťthambutol, de rifampicine, d'isoniazide et de pyrazinamide pendant deux mois, puis en deuxiŤme phase, de rifampicine et d'isoniazide pendant quatre mois. Il faut toutefois souligner les nombreux traitements antťrieurs reÁus par les patients (anti chlamydia, anti syphilis, anti lťpreux et diverses antibiothťrapies non spťcifiques) ; ils dťnotent du spectre de diagnostics diffťrentiels avec lesquels la tuberculose cutanťe peut Ítre confondue (syphilis, chlamydiase, lŤpre, pyodermites). D'autre part, les sťquelles cutanťes cicatricielles ŗ type d'esthiomŤne, observťes chez deux de nos patients sont potentiellement le lit de phťnomŤnes inflammatoires chroniques qui pourraient induire des fibroses et des blocages lymphatiques responsables de lťsions pseudoťlťphantiasiques (Figure 1) qui n'ont pas ťtť retrouvťes dans la littťrature.
La tuberculose cutanťe, semble rare au CHU de Bobo-Dioulasso. Son ampleur reste peut-Ítre encore mťconnue. Ces cas montrent l'importance de la formation continue des agents de santť et le renforcement des moyens d'investigation pour un diagnostic prťcoce et une collaboration multidisciplinaire pour une meilleure prise en charge des patients.
Les auteurs ne dťclarent aucun conflit d'intťrÍt.
Tous les auteurs ont contribuť ŗ ce travail et ont lu et approuvť la version finale du manuscrit.
Figure 1: EsthiomŤne de la vulve et cicatrices rťtractiles chez la patiente 1
Figure 2: Cicatrices atropho-rťtractiles chez la patiente 1
Figure 3: Tuberculose multifocale, cutanťe, vaginale et osseuse (Patient 3)
Figure 4: Adťnites tuberculeuses suppurťes chez la patiente 4
Figure 5: Scrofulodermes de líaine chez la patiente 5 VIH1+
Figure 6: Gommes ulcťrťes de la cuisse chez la patiente 6 VIH1+
- OMS - Global tuberculosis control. WHO report 2008. Google Scholar
- Tigoulet F, Fournier V, Caumes E. Clinical forms of the cutaneous tuberculosis. Bull Soc Pathol Exot. 2003 Jan;96(5):362-7. PubMed| Google Scholar
- Fenniche S, Ben Jennet S, Marrak H et al. Cutaneous tuberculosis: anatomoclinical features and clinical course (26 cases). Ann Dermatol Venereol. 2003 Nov;130(11):1021-4. PubMed| Google Scholar
- Morand Jj, Cuguilliere A, Sayag J. Tuberculose cutanťe. Encycl Mťd Chir - Dermatologie. 1999; 12:98-360-A-10. PubMed| Google Scholar
- Hassam B, Senoussi K, Bennouna-Biaz K, Lazrak B. Profil ťpidťmiologique des tuberculoses cutanťes colligťes au service de dermatologie d'Avicenne (1985 - 1990). Mťdecine du Maghreb. 1991; 27: 9-10. PubMed| Google Scholar
- Khallafi S, Soualhi M, Zahraoui R et al. La tuberculose cutanťe: ŗ propos de 23 cas. Revue des Maladies Respiratoires. 2006; HS1: 23- 26. PubMed| Google Scholar