Le nśud ileosigmoidien: ŕ propos de 2 cas
Fatimazahra Bensardi, Khalid Elhattabi, Abdelaziz Fadil, Nadia Benissa, Rachid Lefriyekh, Driss Khaiz, Saad Berrada, Ouariti Najib Zerouali
Corresponding author: Fatimazahra Bensardi, service des urgences chirurgicales viscérales Pavillon 35, CHU Ibn Rochd, Casablanca, Maroc 
Received: 20 Nov 2011 - Accepted: 22 Jan 2012 - Published: 09 Mar 2012
Domain: Surgery
Keywords: Nśud iléosigmoďdien, scanner abdominal, occlusion intestinal, nécrose
©Fatimazahra Bensardi et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Fatimazahra Bensardi et al. Le nśud ileosigmoidien: ŕ propos de 2 cas. Pan African Medical Journal. 2012;11:43. [doi: 10.11604/pamj.2012.11.43.1370]
Available online at: https://www.panafrican-med-journal.com//content/article/11/43/full
Le nśud ileosigmoidien: ŕ propos de 2 cas
Fatimazahra Bensardi1,&, Khalid Elhattabi1, Abdelaziz Fadil1, Nadia Benissa1, Rachid Lefriyekh1, Driss Khaiz1, Saad Berrada1, Ouariti Najib Zerouali1
1Service des urgences chirurgicales viscérales – CHU Ibn Rochd, Casablanca, Maroc
&Auteur correspondant
Fatimazahra Bensardi, service des urgences chirurgicales viscérales Pavillon 35, CHU Ibn Rochd, Casablanca, Maroc
Le nśud iléosigmoďdien est une cause rare de strangulation de l’intestin gręle, ce dernier tourne autour de la base du colon sigmoďde et forme un nśud occasionnant ainsi une obstruction du sigmoďde. Cette entité clinique est exceptionnelle dans les pays de l’ouest, mais elle est commune dans certaines nations africaines, asiatiques du moyen-est [1,2]. Le nśud iléosigmoďdien est considéré comme une vraie urgence chirurgicale qui évolue rapidement vers la nécrose intestinale. Ainsi La connaissance du mécanisme de cette pathologie est essentielle, afin de pouvoir poser un diagnostic précoce et permettre une prise en charge chirurgicale rapide.
Cas 1
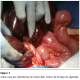
Un homme de 55 ans, sans antécédent chirurgical, admis aux urgences, pour un syndrome occlusif fait de vomissement et arręt des matičres et des gaz, évoluant depuis 5j. A l’admission malade en état de choc hémodynamique, hypotherme ŕ 36° ;c, TA=7/4 mmHg, abdomen sensible ŕ la palpation, orifices herniaires libres, toucher rectal ampoule vide. Acheminé directement au bloc aprčs correction hémodynamique, et sous couverture antibiotique, le malade fut opéré, l’exploration chirurgicale avait retrouvé un liquide de souffrance intestinale de grande abondance qui a été évacué; avec un volvulus du gręle autour du sigmoďde sous forme de nśud, avec nécrose iléale sur 2m ŕ 20cm de la jonction iléocścale et nécrose de la boucle sigmoďdienne (Figure 1). Le malade a bénéficié d’une résection en monobloc du gręle du sigmoďde nécrosés, avec une double stomie iléale droite et colostomie iliaque gauche, car toute anastomose était risquée en raison de l’hypovolémie profonde et pour minimiser le temps opératoire. Séjour en réanimation en postopératoire pendant 4j, avec transfusion de 4 culots globulaires, 4 culots plaquettaires et 6 plasma frais congelés, Les suites opératoires étaient simples, le patient est sorti ŕ J6 postopératoire. Un mois aprčs le malade a été opéré pour rétablissement de la continuité colique et grélique.
Cas 2
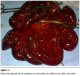
Une femme de 29 ans, primipare, admise ŕ j2 du post-partum (voie basse) pour syndrome occlusif. A l’examen clinique la patiente était anxieuse, asthénique avec polypnée et tachycardie, température ŕ 37°c (sous antibiotiques), TA= 10/6 mmHg. L’abdomen tympanique, sensible ŕ la palpation. Touchers pelviens sans particularité. L’ASP a montré des niveaux hydroaériques de type gręlique et colique avec grisaille diffuse. L’échographie abdominopelvienne a révélé un épanchement de grande abondance échogčne. La patiente fut opérée, l’exploration a retrouvé une péritonite stercorale trčs évoluée suite ŕ une perforation et nécrose gręlique étendue sur 80cm, ŕ 15cm du carrefour iléo-caecal, secondaire ŕ un nśud iléosigmoďdien, le colon était aussi nécrosé (Figure 2). Le geste chirurgical a consisté en une toilette péritonéale abondante, résection en monobloc du tube digestif nécrosé (Figure 3), avec iléostomie droite vue les conditions septiques; et colostomie gauche type Hartmann car extension basse de la nécrose sur le rectum. Les suites postopératoires en réanimation étaient simples. La malade est sortie ŕ j6 postopératoire, puis réadmise un mois aprčs pour rétablissement de la continuité colique et grélique.
Le nśud iléosigmoďdien ou double volvulus iléosigmoďdien, est une urgence chirurgicale rare, qui touche surtout l’homme ŕ la quatričme décade [3,4]. Il survient dans la majorité des cas quand une boucle d’anse gręlique descend dans la gouttičre paracolique gauche et tourne autour de la base du colon sigmoďde dans le sens horaire ou antihoraire et forme un nśud. Cependant dans une minorité des cas le sigmoďde peut ętre le composant actif dans la survenue de l’obstruction en augmentant le péristaltisme avec une torsion des deux portions d’intestins et une double strangulation. En fonction de la force de serrage du nśud et de l’engagement du mésentčre, cette compression peut causer rapidement la nécrose ischémique de l’iléon et du colon (74-80%) [1-5]. Cette nécrose peut s’étendre jusqu’ŕ l’iléon terminal et męme parfois atteindre le cścum ou le colon ascendant. De ce fait il est primordial de poser le diagnostic précocement. Alver et al [5] a classé le nśud iléosigmoidien en 4 types: type I le plus fréquent survient quand l’iléon (composant actif) tourne autour du sigmoďde; type Ia quand la torsion se fait dans le sens horaire, type Ib sens antihoraire. Type II le colon sigmoďde (composant actif) pivote autour de l’iléon. Type III quand l’iléocścum tourne autour du sigmoďde. Et indéterminée quand c’est difficile de préciser le composant actif et passif [5,6].
Le diagnostic préopératoire est difficile, possible dans moins de 20% des cas en raison de sa rareté et d’une atypie clinico-radiologique [1,2,7]. Initialement le patient se présente pour des douleurs abdominales aigues centrales, qui peuvent parfois le réveiller du sommeil, le patient peut préciser l’heure exacte de survenue, puis la douleur devient constante et généralisée associée ŕ des vomissements. Dans 56% des cas, le patient se présente avec un état de choc hypovolémique [2,3,7]. L’examen abdominal révčle une distension modérée de l’abdomen, avec une sensibilité ou une défense abdominale ŕ la palpation, avec silence intestinale quand la nécrose intestinale est déjŕ installée. [7,8]. L’ASP peut montrer une distension disproportionnée comportant des niveaux hydro-aériques larges dans le colon sigmoďde occupant le côté droit de l’abdomen, avec multiples niveaux hydro-aériques de l’intestin gręle au niveau du côté gauche de l’abdomen. Le scanner abdominal peut aider au diagnostic en montrant le signe de tourbillon avec une déviation médiane du cścum, du colon descendant et des vaisseaux mésentériques supérieurs et inferieurs qui vont converger vers ce tourbillon. Une distension intestinale ainsi que des signes d’ischémie intestinale ŕ un stade tardif [6,8,9]. Devant ces données radiologiques d’occlusion du colon associées ŕ la triade clinique de l’occlusion gręlique, le diagnostic de nśud iléosigmoďdien est plausible dans 71% des cas. Il est essentiel de le différencier du volvulus du sigmoďde car la réduction endoscopique est contre-indiquée.
Le deuxičme cas de nśud iléosigmoďdien que nous rapportons, est survenu en postpartum chez notre patiente ; dans notre connaissance peu de cas ont été publié dans la littérature. La particularité, c’est que la grossesse rend difficile le diagnostic d’occlusion intestinale, surtout quand la parturiente rentre déjŕ en période de travail ; c’est pourquoi le diagnostic est généralement posé tardivement en postpartum ; et en conséquence la nécrose intestinale est déjŕ installée, avec une mortalité maternelle (20%) et fśtale (24-31%) non négligeable [10]. En conclusion, il ne faut pas hésiter ŕ suspecter le diagnostic d’occlusion intestinale en période de grossesse quand il y’a des signes d’appels. Aprčs stabilisation hémodynamique, la laparotomie en urgence ne doit pas ętre retardée elle confirme le diagnostic. La procédure chirurgicale idéale en cas de nśud iléosigmoďdien est un sujet ŕ controverse. Quand l’intestin est viable, certains auteurs optent pour la tentation de levée simple du nśud, d’autres préfčrent la résection du colon sigmoďde pour prévenir les récidives. En cas de nécrose intestinale une résection du gręle, du colon et du nśud en monobloc est recommandée. Une anastomose gręle-gręlique termino-terminale ou latéro-cścale est la rčgle, associé ŕ une anastomose colo-colique termino-terminale si les conditions locales et générales le permettent, sinon une colostomie iliaque gauche est de mise [4,5,7].
Seul un diagnostic préopératoire précoce avec une prise en charge chirurgicale rapide, peuvent améliorer le pronostic de cette pathologie, en diminuant la morbi-mortalité due au retard diagnostique.
Les auteurs ne déclarent aucun conflit d´intéręts.
Tous les auteurs ont également contribué ŕ ce travail et ont lu et approuvé la version finale du manuscrit.
Figure 1: vues per-opératoires du nśud iléal autour de la base du sigmoďde
Figure 2: autre vues per-opératoires du nśud iléal autour de la base du sigmoďde
Figure 3: pičce chirurgicale de la résection en monobloc du gręle et du colon nécrosés
- Hirano Y, Hara T, Horichi Y, Nozawa H, et al. Ileosigmoid knot: case report and CT findings. Abdom Imaging. 2005 Nov-Dec;30(6):674-6. This article on PubMed
- Thambi Dorai CR. Ileosigmoid knot - a case report. Sing med j. 1988; 29:413-415
- Johnson CD. An unusual volvulus - the ileosigmoid knot. Postgraduate Medical Journal. 1986; 62:47-49. This article on PubMed
- Raveenthiran V. The ileosigmoid knot: New observations and changing trends. Dis Colon Rectum. 2001; 44:1196-1200 . This article on PubMed
- Alver O, Ören D, Tireli M et al. Ileosigmoid knotting in Turkey Review of 68 cases. Dis Colon Rectum. 1993 Dec;36(12):1139-47. This article on PubMed
- Baheti AD, Patel D, Hira P, Babu D. Ileosigmoid knot: A case report. Indian Journal of Radiology and Imaging. 2011; 21:147-149. This article on PubMed
- Burrah R, Menon A, Pathan H et al. The ileosigmoid knot. Indian J Surg. 2010; 72:140-142
- Sang-Hoon Lee, Young Ha Park, Yong Sung Won. The Ileosigmoid Knot: CT Findings. AJR. 2000; 174:685-687. This article on PubMed
- Atamanalp SS, Oren D, et al. Ileosigmoidal Knotting: Outcome in 63 Patients. Dis Colon Rectum. 2004 Jun;47(6):906-10. This article on PubMed
- Ucar NS, Yuksel BC, Hengirmen S. Did ileal knotting trigger labor or did labor cause ileal knotting? Report of a case. Surg Today. 2009;39(5):440-3. This article on PubMed