Le “limb body Wall complex”: ŕ propos d’une observation assez particuličre
Myriam Rachad, Hikmat Chaara, Hakima Bouguern, Abdelillah Melhouf
Corresponding author: Rachad Myriam, Service de gynéco-obstétrique II, CHU Hassan II, Fčs, Maroc 
Received: 09 Sep 2011 - Accepted: 02 Feb 2012 - Published: 03 Feb 2012
Domain: Maternal and child health
Keywords: Limb body wall complex, échographie, diagnostic antenatal, Maroc
©Myriam Rachad et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Myriam Rachad et al. Le “limb body Wall complex”: ŕ propos d’une observation assez particuličre. Pan African Medical Journal. 2012;11:20. [doi: 10.11604/pamj.2012.11.20.1208]
Available online at: https://www.panafrican-med-journal.com//content/article/11/20/full
Le “limb body Wall complex”: ŕ propos d’une observation assez particuličre
Myriam Rachad1,&, Hikmat Chaara1, Hakima Bouguern1, Abdelillah Melhouf1
1Service de gynéco-obstétrique II, CHU Hassan II, Fčs, Maroc
&Auteur correspondant
Rachad Myriam, Service de gynéco-obstétrique II, CHU Hassan II, Fčs, Maroc
Le limb body wall complex (LBWC) est un syndrome polymalformatif spécifique rare, peu connu par les obstétriciens et les échographistes jusqu´ŕ 1987 ou elle a été décrit d’une maničre plus précise par VAN Allen et al. [1]. Depuis cette date, il a donné lieu ŕ une vingtaine de publications. Il associe des malformations graves pariétales antérieures, viscérales, encéphaliques rachidiennes et des membres [2]. Le diagnostic anténatal peut ętre porté par l’échographie anténatale, ŕ condition qu’il soit reconnu. Dans ce but, nous rapportons un cas de diagnostic anténatal de ce syndrome réalisé ŕ 28 semaines d’aménorrhée. A chez une primipare en précisant les particularités spécifiques ŕ notre observation et nous essayons de faire un rappel sur les critčres diagnostiques, les mécanismes etiopathogeniques et le pronostic de ce syndrome pas aussi rare qu’on croyait.
Mme AM, sans antécédents médicaux ou chirurgicaux particuliers. Elle est mariée depuis 1 an, sans notion de consanguinité ou de malformation foetale familiale. Primigeste, grossesse non suivi, estimée ŕ 7 mois, sans notion de prise médicamenteuse spécifique, référée pour syndrome polymalformatif. L’examen clinique a révélé une hauteur utérine correspondant ŕ l’âge gestationnel avec des BCF positif et régulier.
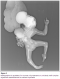
une élčve L’échographie obstétricale met en évidence une grossesse monofoetale évolutive ,liquide amitotique en quantité normale, un encéphalocčle important (Figure 1), associé a une fente labiale complexe, une coelosomie abdominale large , foie et intestin baignent dans le liquide amniotique, (Figure 2) sans individualisation de diaphragme, avec anomalies complexes des membres: absence d’indivualisation du membre supérieur gauche, 2 pieds bots dont le droit avec uniquement 3 doigts. Le fśtus paraissait accolé au placenta. Le diagnostic le plus probable était celui du LBWC. Une interruption médicale de grossesse, est réalisée aprčs discussion avec les parents. L’examen macroscopique ŕ la naissance objective un fśtus de sexe masculin pesant 1800g, presantant un encephalocele avec fente labiale large asymétrique, une coelosomie antérieure trčs marqué (foie et intestin extériorisés). Un thorax étroit. Le rachis est sičge d’une scoliose, le membre supérieur gauche est a l’état de bourgeon, les membres inferieurs sičge de pied bots bilatérales avec anomalies quantitatives des doigts (Figure 3). Le fśtus adhčre au placenta par des attaches double placento-crânienne et placento-abdominales avec un cordon trčs court 6 cm comportant 2 artčres et une veine (Figure 4). Une radiologie du squelette réalisée a objectivé une scoliose manifeste et a mis en évidence les anomalies des extrémités (Figure 5). Malheureusement, l’examen anatomopathologie ŕ la recherche d’autres malformations viscérales n’a pas pu ętre réalisé car on ne dispose pas encore d’unité de foetopathologie. L’ensemble des constatations échographiques et de l’examen macroscopique ont permis cependant de retenir le diagnostic.
Le LBWC est un syndrome polymalformatif complexe, dans la mesure oů il n’est pas toujours reconnu comme tel, son incidence est difficile ŕ estimer : située entre 0.21 et 0.31 pour 10000 naissances selon les auteurs [3,4]. Environ 250 cas sont relevés dans la littérature [3,5,6].
Sa physiopathogenie est discutée est mal connue. La plupart des études ne mettent en cause aucun agent tératogčne. Trois théories s’opposent. La théorie de la rupture hyperprecoce de l’amnios ou théorie « exogčne » est introduite par Torpin et al en 1965 [7] et reprise par plusieurs auteurs [8,9]. Elle met en cause une interruption primaire de l’amnios induisant la formation des brides amniotiques, qui serait par un phénomčne traumatique, elles męmes responsables des lésions fśtales. Théorie la plus probable pour notre cas. Van Allen et al [1], proposent une seconde hypothčse : la théorie vasculaire ou « endogčne » par infarcissement de vaisseaux embryonnaires entre 4 et 6 semaines de gestation entrainent des pertes tissulaires, une interruption dans le développement du tissu embryonnaire en raison de la nécrose hémorragique et de l’anoxie, avec déformations. Streeter en 1930 évoque un défaut primitif du disque germinal [10], concept développé particuličrement par Hartwig et al. [11,12] sous le terme de théorie de l’anomalie de fermeture embryonnaire. Ils incriminent une anomalie de développement du pédicule embryonnaire avec perturbation des plicatures caudales et latérales du disque embryonnaire ŕ partir de 32 jours de gestation. L’ensemble conduit a une anomalie de fermeture de la paroi abdominale, ŕ la persistance du cślome extra embryonnaire; aux anomalies du cordon, du placenta et des membres [5,13]. Cependant aucune de ces différentes théories ne semble donc expliquer l’ensemble des syndromes ŕ elle seule.
Les critčres diagnostic du LBWC sont trčs discutés dans la littérature. Initialement, Van Allen et al proposaient de retenir le diagnostic du LBWC lorsque deux type d’anomalies étaient présentes au moins parmi les trois suivantes [1] : exencepahalie ou encéphalocčle avec fentes faciale, coelosomie thoracique et/ ou abdominale et anomalie des membres.
Plus récemment, Russo et al [5], puis Cusi et al [6] ont considéré deux phénotypes differents, selon le type d’attache placentaire. Phénotype avec attache placento-crânienne qui associe: un défaut de fermeture du tube neural dans le territoire céphalique, toujours associé avec une ou plusieurs fentes faciales complexes, une coelosomie antérieure et des brides amniotiques inconstantes. Les anomalies des membres sont facultatives et touchent surtout les membres supérieurs.
Phénotype avec attache placento- abdominale caractérisé surtout par des anomalies urogénitales complexes, des anomalies rachidiennes fréquentes .Les anomalies des sont facultatives touchent surtout les membres inferieurs. Notre observation est particuličre et exceptionnel par le faite de la coexistence de deux type d’attache placento crânienne et placento abdominale qui ŕ notre connaissance n’a jamais été observée auparavant.
Le diagnostic anténatal par échographie est possible dčs la fin du premier trimestre, au mieux par voie vaginale, le diagnostic anténatal le plus précoce dans la littérature est réalisé ŕ 12 SA [2]. Les anomalies les plus constamment rapportés sont la coelosomie, l’atteinte des membres, l’accolement du placenta au fśtus et les anomalies rachidiennes [14-16]. Les diagnostics différentiels ŕ évoquer seraient nombreux si l’on considérait chaque anomalie prise isolement, des difficultés diagnostiques peuvent se rencontrer en cas d’oligoamnios sévčre ainsi que dans le cas d’association d’une omphalocele ou laparosxisis avec d’autres malformation ŕ type de dysgraphie neural ou defects cranio faciales [13,17].
Dans notre observation, notre diagnostic a principalement reposé sur l’association d’un syndrome polymalformatif complexe avec suspicion d’accolement foetoplacentaire trčs caractéristique, cette suspicion d’accolement repose sur l’existence d’une proximité foetoplacentaire permanente avec limitation des mouvements fśtaux.
Le pronostic du LBWC est fatal, les malformations étant malheureusement au delŕ des ressources thérapeutiques, une interruption de grossesse semble acceptable dans tous les cas. Compte tenu de l’absence d’anomalies chromosomique un caryotype parait inutile.
Le risque de récurrence de l’affection était considéré nul jusqu’ ŕ 2002 ou Leurh et all ont rapporté 2 cas de récurrence familiale pouvant faire discuter une origine génétique probable [18].
Le syndrome du limb body wall complex mérite d’ętre mieux connu par les obstétriciens et les échographistes car cela permet ŕ la fois de porter un diagnostic anténatal et discuter une interruption précoce de grossesse, mais surtout de rassurer les couples devant un tel syndrome polymalformatif car le risque de récurrence est presque nul.
Les auteurs ne déclarent aucun conflit d’intéręt.
Rachad Myriam a participé ŕ la redaction de l’article et ŕ la prise en charge de la patiente. Chaara Hikmat a corrigé l’article. Bouguern Hakimat et Melhouf Abdelilah ont contribué ŕ la prise en charge de la patiente. Tous les auteurs ont lu et approuvé la version finale du manuscrit.
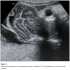
Figure 1: aspect echographique de l’encephalocčle chez un fśtus ŕ 28 SA presentant un Limb Body Wall Complex
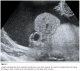
Figure 2: aspect echographique de la coelosomie anterieure, avec foie, estomac et intestin qui baignent dans le liquide amniotique, chez un fśtus ŕ 28 SA presentant un Limb Body Wall Complex
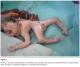
Figure 3: photo du nouveau né presantant un Limb Body Wall Complex avec syndrome polymalformatif: encephalocele, fente complexe, coelosomie antérieure, anomalies des membres
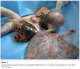
Figure 4: double attache placento-cranienne et placento-abdominale chez un nouveau né presentant un Limb Body Wall Complex
Figure 5: radiographie du squelette d’un nouveau né presentant un Limb Body Wall Complex objectivant essentielement la scoliose importante
- Van Allen MI, Curry C, Gallagher L. Limb body wall complex : I - Pathogenesis. Am J Med Genet. 1987; 28:529-48. This article on PubMed
- Deruelle P, Hay R, Subtil D, Chauvet MP, Duroy A, Decocq J, Puech F. [Antenatal diagnosis of limb body wall complex. J Gynecol Obstet Biol Reprod (Paris). 2000 Jun;29(4):385-91. This article on PubMed
- Martinez-Frias ML. Clinical and epidemiological characteristics of infants with lamb body wall complex with and without limb deficiency. Am J Med Genet. 1997; 73:170-5. This article on PubMed
- Kurosawa K,Imaizumi K, Masuno M, Kuroki Y. Epidemiology of limb body wall complex in Japan. Am J Med Genet. 1994; 51:143-6. This article on PubMed
- Russo R, Vecchione R. Limb body wall complex: craniofacial defects as a distinctive factor. Birth defects. 1996; 30:157-64. This article on PubMed
- Cusi V, Torrents M, Villa J,Antich J,Carrera JM. Limb body wall complex :analysis of eight fetuses. Birth defects. 1996; 30:165-70. This article on PubMed
- Torpin R. Amniochorionic mesobleast fibrous strings and amniotic bands. Am J Obstet Gynecol. 1965 Jan 1;91:65-75. This article on PubMed
- Miller ME, Graham JM, Higginbottom MC, Smith DW. Comparaison related defects from early amnios rupture: evidence mechanical teratogenesis. J Pediatr. 1981; 98:292-7. This article on PubMed
- Seeds JW, Cefalo RC Herbert WNP. Amniotic band syndrome. Am J Obstet Gynecol. 1982; 144: 243-8. This article on PubMed
- Streeter GL. Focal deficiencies in fetal tissues and their relation to intrauterine amputations. Contrib Embryol Carneg Inst. 1930; 22:1-44
- Hartwig NG,Vermeij-Kers CHR,De Vries HE. Kagie M. Limb body wall malformation complex:an embryologic etiology? Hum Pathol. 1989 Nov;20(11):1071-7. This article on PubMed
- Hartwig NG, Steffelaar JW, Van de Kaa C, Schueler JA, Vermeij-Keers C. Abdominal wall defect associated with persistent cloaca. The embryologic clues in autopsy. Am J Clin Pathol. 1991 Nov;96(5):640-7. This article on PubMed
- Glasser SA,Zaeri NN,Nisenbaum HN. Body stalk deformity in a twin pregnancy :case report and review. Md Med J. 1993; 42:175-8. This article on PubMed
- pivnich EK,Kaufman RA, Velagaleti GVN,Gunther WN,Abramovici D. Infant with midline thoracoabdominal schisis and limb defects. Teratology. 1998; 58:205-8. This article on PubMed
- E manuel PG,Garcia GI,Teresita AL. Prenatal defect of anterior abdominal wall defects with ultrasound. Radiographics. 1995; 15 :517-30. This article on PubMed
- Patten RM, Van Allen M, Mack LA, Wilson D, Nyberg D, Hirsch J, Viamont T. Limb-body wall complex: in utero sonographic diagnosis of a complicated fetal malformation. AJR Am J Roentgenol. 1986 May;146(5):1019-24. This article on PubMed
- Calzolari E,Volpato S,Bianchi F, Cianciulli D,Tenconi R, Clementin M et al. Omphalocele and gastroschisis:a collaborative study of five Italian congenital malformation registries. Teratology. 1993; 47 :47-55. This article on PubMed
- Luehr B, Lipsett J, Quinlivan JA. Limb body wall complex: a case series. J Matern Fetal Neonatal Med. 2002 Aug;12(2):132-7. This article on PubMed