La syphilis congénitale révélée par une fracture spontanée
Mounia Lakhdar Idrissi, Leila Ismaili, Abdelhak Bouharrou, Moustapha Hida
Corresponding author: Mounia Lakhdar Idrissi, Service de Pédiatrie, Département mčre-enfant, CHU Hassan II, Fčs, Maroc 
Received: 07 Sep 2011 - Accepted: 13 Sep 2011 - Published: 22 Nov 2011
Domain: Clinical medicine
Keywords: Syphilis, congénitale, fracture, sérologie
©Mounia Lakhdar Idrissi et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Mounia Lakhdar Idrissi et al. La syphilis congénitale révélée par une fracture spontanée. Pan African Medical Journal. 2011;10:42. [doi: 10.11604/pamj.2011.10.42.1205]
Available online at: https://www.panafrican-med-journal.com//content/article/10/42/full
La syphilis congénitale révélée par une fracture spontanée
Mounia Lakhdar Idrissi1,&, Leila Ismaili1, Abdelhak Bouharrou2, Moustapha Hida1
1Service de Pédiatrie, CHU Hassan II de Fčs, Maroc, 2Service de Néonatologie et de Réanimation Néonatale, CHU Hassan II de Fčs, Maroc
&Auteur correspondant
Mounia Lakhdar Idrissi, Service de Pédiatrie, Département mčre-enfant, CHU Hassan II, Fčs, Maroc
Les manifestations cliniques de la syphilis congénitale sont multi systémiques et non spécifiques. L’atteinte squelettique type ostéochondrite est fréquente surtout chez les nourrissons symptomatiques, elle se constitue en fin de grossesse ou lors des trois premiers mois de la vie et sičge le plus souvent au niveau du coude de façon bilatérale et symétrique. Au début elle se manifeste par une douleur ŕ la mobilisation puis apparaît le stade de la pseudo-paralysie avec une impotence douloureuse.
Nous rapportons le cas d’un nourrisson de 2 mois et 22 jours, adopté ŕ l’âge d’un mois, sa mčre biologique est célibataire et nous n’avons pas d’idée sur le déroulement de la grossesse ni de l’accouchement. Le nourrisson a été ramené en consultation pour une pseudo-paralysie du membre supérieur droit ayant été constatée dčs le début mais qui s’est progressivement accentuée. Il n’y avait pas de notion de traumatisme ni de notion de maltraitance de la part de la famille adoptive. L’examen clinique ŕ son admission a trouvé : un poids ŕ 3650 grammes (-1DS), une taille ŕ 51cm (normale) et un périmčtre crânien ŕ 37cm (normal), une température ŕ 36,6°C, une saturation en oxygčne ŕ 98% ŕ l’air ambiant et un dextro ŕ 0,8g/l. Le nourrisson avait un teint grisâtre et discrčtement pale mais il était tonique, réactif et stable sur le plan hémodynamique et respiratoire. Son membre supérieur droit était tombant et douloureux ŕ la palpation, la mobilité de la main du męme côté était conservée mais faible. Les autres membres étaient libres ; pas d’autres douleurs provoquées ŕ la palpation articulaire ou osseuse. Par ailleurs, son examen neurologique était normal avec des reflexes archaďques présents et une fontanelle antérieure normo-tendue. L’examen abdominal n’avait pas objectivé d’hépato ni de splénomégalie. Son examen cutané ne montrait pas d’éruption particuličre et le reste de son examen somatique était sans particularité.
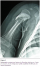
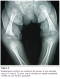
La radiographie du membre supérieur droit avait trouvé une fracture au niveau du tiers supérieur de l’humérus droit, une ostéolyse diffuse des deux extrémités humérales avec une réaction périostée bilatérale importante (Figure 1). Le bilan radiologique a été complété par une radiographie du squelette qui a montré le męme aspect d’ostéolyse et de périostite au niveau des deux fémurs (Figure 2). La fracture, semblant alors ętre pathologique sur une ostéochondrite, a fait suspecter une syphilis congénitale en premičre intention.
La possibilité d’une ostéogénčse imparfaite était écartée devant la présence de l’ostéolyse et le caractčre unique de la fracture. En effet, la sérologie syphilitique IgM réalisée chez lui était positive avec un VDRL supérieur ŕ 1/60 et un TPHA supérieure ŕ 2560. Le statut maternel était méconnu. A la numération formule sanguine on a noté un taux de globules blancs ŕ 19 000/mm3 avec un taux de polynucléaires neutrophiles ŕ 9170 et un taux de lymphocyte ŕ 6100 ; une anémie ŕ 8.4 g /dl normochrome normocytaire et un taux de plaquette correct. La CRP était ŕ 50 mg/l. La ponction lombaire était normale. La sérologie VIH était non négative. Le bilan hépatique était sans anomalie. Sur le plan thérapeutique le nourrisson a été mis sous pénicilline G ŕ raison de 100 000UI /kg/j pendant 10 jours avec un bandage orthopédique pour son bras droit. L’évolution était favorable avec une amélioration du teint, une récupération progressive et lente de la mobilité du membre supérieur droit et une normalisation de la CRP ŕ la fin du traitement. L’amélioration radiologique n’est pas encore constatée.
La syphilis congénitale (SC) est devenue actuellement une pathologie trčs rare dans les pays développés. Elle demeure une forme préoccupante de la syphilis [1]. Les facteurs responsables de sa persistance sont la recrudescence des maladies sexuellement transmissibles et l’absence ou l’insuffisance des suivis d’un grand nombre de grossesses dans notre pays [2,3]. En effet, seulement 17% des femmes enceintes font une vérification sérologique en début de grossesse. De męme la mauvaise observance thérapeutique maternelle augmente le risque de transmission mčre-enfant. Ce risque est d’autant plus important chez les nouveau-nés prématurés ou hypotrophes [4,5].
Les tableaux cliniques sont polymorphes, allant d’un tableau complet ŕ une atteinte pauci-symptomatique. Ils peuvent comporter des lésions cutanéo-muqueuses ou multi-viscérales notamment hépatique et hématologique ou des lésions ostéoarticulaires [6]. Ces derničres se présentent généralement sous forme d’ostéochondrite qui est présente dans 80% des cas. Cependant, la révélation d’une SC par une fracture osseuse est exceptionnellement décrite dans la littérature. La survenue de l’atteinte ostéoarticulaire est le plus souvent précoce de la naissance au 3čme mois de la vie. Les lésions sont bilatérales et symétriques avec une atteinte surtout des membres supérieurs. Elle se manifeste sous deux formes : la forme latente et la forme inflammatoire douloureuse qui est responsable d’une pseudoparalysie dite de Parrot [7].
La radiographie standard met en évidence l’atteinte des métaphyses des os longs. Les lésions passent par quatre stades oů le stade I comporte un épaississement métaphysoépiphysaire, le stade II comprend des bandes claires au męme endroit, le stade III est caractérisé par le signe de Wimberger qui est une encoche du bord interne du tibia et le stade IV qui est exceptionnel comporte une fracture métaphysaire comme le cas de notre patient. La périostite est latente, elle peut prendre trois aspects : périostite calleuse, en bulbe d’oignon ou engainante L’ostéomyélite est également rare et latente.
D’autres formes cliniques sont encore plus rares. La SC peut ętre révélée en anténatale par une anomalie du rythme cardiaque fœtal ŕ type de bradycardie prolongée témoignant généralement d’une chorioamniotite syphilitique sévčre [8]. Dimitriou a rapporté un cas de SC diagnostiqué sur une détresse respiratoire d’évolution atypique et d’étiologie indéterminée avec une radiographie thoracique montrant des infiltrats bilatéraux diffus et une sérologie positive [9].
Sur le plan biologique, la combinaison du VDRL (détection d´anticorps anti-cardiolipides, hétérospécifiques) et du TPHA (hémagglutination passive d´antigčnes tréponémiques) permet le dépistage avec une sensibilité de 84 %. La pratique d´un test d´immunofluorescence spécifique (FTA abs) permet de confirmer précocement le diagnostic. La primo-infection, la réactivation d´une infection latente et la réinfection s´accompagnent de la production d´IgM spécifiques dont la détection est majeure pour le diagnostic de syphilis congénitale [10].
Le traitement de la syphilis congénitale est basé sur la pénicilline G ŕ dose de 100.000 ŕ 150.000 U / kg / j soit 2 ŕ 3 perfusions par jour de 50.000 U / kg pendant une durée de 10 ŕ 14 jours. Ce traitement peut ętre associé ŕ une corticothérapie pour prévenir une réaction d’Herxheimer due ŕ la lyse brutale des trépončmes. La Benzathine Pénicilline ŕ la dose de 50.000 U / kg en une injection IM, est réservée aux nouveaux nés ŕ risque de SC mais qui sont asymptomatiques.
Les lésions ostéoarticulaires sont retrouvées dans 80% des cas de syphilis congénitale. Cependant la survenue de fractures avec une pseudo-paralysie de Parrot reste une forme trčs rarement observée. La détection et le traitement appropriés ŕ base de la pénicilline et en temps opportun est une intervention trčs efficace pour réduire la transmission mčre-enfant. Plus de recherche sont nécessaires pour identifier les stratégies les plus rentables pour atteindre une couverture maximale de dépistage pour toutes les femmes enceintes et, si nécessaire, faciliter l’accčs au traitement.
Les auteurs ne déclarent aucun conflit d’intéręt.
Figure 1: Radiographie montrant une fracture de l’humérus droit chez un 2 mois et 22 jours pris en charge pour syphilis congénitale révélée par une fracture spontanée
Figure 2: Radiographie montrant une ostéolyse des genoux et une périostite chez un 2 mois et 22 jours pris en charge pour syphilis congénitale révélée par une fracture spontanée
- Simms I, Broutet N. Congenital syphilis re-emerging. J Dtsch Dermatol Ges. 2008 Apr;6(4):269-72. This article on PubMed
- Nicolay N, Gallay A, Michel A, Nicolau J, Semaille C, Desenclos J-C. Reported cases of congenital syphilis in the French national hospital database. REuro Surveill. 2008 Dec 11;13(50). This article on PubMed
- Blencowe H, Cousens S, Kamb M, Berman S, Lawn JE. Lives Saved Tool supplement detection and treatment of syphilis in pregnancy to reduce syphilis related stillbirths and neonatal mortality. BMC Public Health. 2011 Apr 13;11 Suppl 3:S9. This article on PubMed
- Kruger C, Malleyeck I. Congenital syphilis: still a serious, under-diagnosed threat for children in resource-poor countries. World J Pediatr. 2010; 6(2):125-31. This article on PubMed
- Centers for Disease Control and Prevention (CDC). Congenital syphilis - United States, 2003-2008. MMWR Morb Mortal Wkly Rep. 2010 Apr 16;59(14):413-7. This article on PubMed
- Abdelmoula LC, Chiraz A, Yahia CB, Tekaya R, Chaabouni L, Zouari R. Syphilis congénitale tardive de révélation ostéo-articulaire. Presse Med. 2008 Oct;37(10):1507-11. This article on PubMed
- Lasfargue M, Thümmler S, Perelman S, de Ricaud D. La syphilis congénitale ŕ propos d’un cas. Arch Pediatr. 2009 Oct;16 Suppl 2:S123-6. This article on PubMed
- Jun Kakogawa, Miyuki Sadatsuki, Norio Masuya et al. Prolonged Fetal Bradycardia as the Presenting Clinical Sign in Congenital Syphilis Complicated by Necrotizing Funisitis: A Case Report. ISRN Obstet Gynecol. 2011; 2011: 320246. This article on PubMed
- Dimitriou G, Karatza AA, Mermiga A, Giannakopoulos I, Marangos M, Mantagos SP. An uncommon cause of neonatal respiratory distress. Turk J Pediatr. 2010 Nov-Dec;52(6):642-4. This article on PubMed
- Herremans T, Kortbeek L, Notermans DW. A review of diagnostic tests for congenital syphilis in newborns. Eur J Clin Microbiol Infect Dis. 2010;29(5):495-501. This article on PubMed